Дипломная работа: Разработка мероприятий по совершенствованию системы здравоохранения на примере Красногорского района Московской области
Введение
Отрасль здравоохранения является составным
элементом структуры социальной сферы, имея своей целью сохранение и укрепление
здоровья населения посредством профилактической, лечебной и иных видов
деятельности медицинских учреждений[1]. Основополагающая роль охраны здоровья
как неотъемлемого условия жизни общества признается в преамбуле и ст. 1 Основ
законодательства Российской Федерации об охране здоровья граждан[2]
(далее – Основы), а ст. 2 Конституции РФ[3] закрепляет,
что охрана здоровья граждан входит в число наиболее важных обязанностей
Российского государства. Поэтому охрана здоровья населения Российской Федерации
является одним из приоритетных направлений социальной политики государства в
период реформирования экономики и социальной сферы.
Вопросы, касающиеся реализации
конституционного права граждан на медицинскую помощь, гражданско-правовых
аспектов медицинской услуги, характеристики договорных отношений в сфере
здравоохранения, а также организационных и административно-правовых аспектов
функционирования отрасли здравоохранения, рассматривались учеными-медиками и
организаторами здравоохранения, среди которых А.С. Акопян, Г.В. Балашова,
Н.Ф. Герасименко, А.А. Глашев, Н.С. Григорьева, Р.М. Зарифзянов,
Н.И. Здасюк, В.В. Кизилов, Н.В. Косолапова, Е.Д. Куделя, А.Е. Кузнецов,
В.З. Кучеренко, Ю.П. Лисицын, М.Н. Малеина, Г.В. Марьян, М.И. Милушин,
О.В. Никульникова, Н.Б. Найговзина, В.П. Новоселов, А.Н. Сагиндыкова,
В.Н. Самсонов, В.И. Стародубов, А. Стрельников, А.В. Свидерский,
Ю.Д. Сергеев, А.В. Тихомиров, Ю.Л. Шевченко, Т.В. Яковлева.
Этим обусловлена актуальность темы
дипломной работы, целью которой является разработка комплекса мероприятий по
совершенствованию системы здравоохранения в Красногорском районе Московской
области. Для достижения поставленной цели в работе решен комплекс
взаимосвязанных задач:
1.
охарактеризована сущность
здравоохранения и особенности управления здравоохранением;
2.
дана характеристика организации и
управления сферой здравоохранения в Красногорском районе Московской области;
3.
разработан комплекс мероприятий по
повышению эффективности системы здравоохранения в Красногорском районе
Московской области;
4.
определена экономическая эффективность
проектных мероприятий.
Таким образом, объектом данного
исследования является Красногорский район Московской области, предметом –
система здравоохранения в районе.
Поставленные цель и задачи обусловили
структуру и логику дипломного исследования, включающего в себя введение, четыре
главы, заключение и список использованной литературы.
1.
Теоретическая часть
1.1 Понятие «здравоохранение» и медицинское обеспечение
Отрасль здравоохранения является составным
элементом структуры социальной сферы, имея своей целью сохранение и укрепление
здоровья населения посредством профилактической, лечебной и иных видов
деятельности медицинских учреждений[4].
Основополагающая роль охраны здоровья как неотъемлемого условия жизни общества
признается в преамбуле и ст. 1 Основ законодательства Российской Федерации об
охране здоровья граждан[5]
(далее – Основы), а ст. 2 Конституции РФ закрепляет, что охрана здоровья
граждан входит в число наиболее важных обязанностей Российского государства.
Поэтому охрана здоровья населения Российской Федерации является одним из
приоритетных направлений социальной политики государства в период
реформирования экономики и социальной сферы.
При этом ст. 1 Основ под охраной здоровья
граждан понимает совокупность мер политического, экономического, правового,
социального, культурного, научного, медицинского, санитарно-гигиенического и
противоэпидемического характера, направленных на сохранение и укрепление
физического и психического здоровья каждого человека, поддержание его
долголетней активной жизни, предоставление ему медицинской помощи в случае
утраты здоровья.
Охрана здоровья является делом
государственной важности. Поэтому целесообразно выделить основные задачи
государства в области охраны здоровья граждан. К ним следует отнести: улучшение
качества и повышение доступности медицинской помощи; реализацию федеральных и
территориальных целевых программ, направленных на обеспечение
санитарно-эпидемиологического благополучия населения, создание экономических и
социальных условий, способствующих снижению распространенности негативных
факторов риска и уменьшению их влияния на человека.
В целях решения перечисленных задач
государство, например, разрабатывает и финансирует многочисленные федеральные
программы, приоритетными направлениями в которых являются охрана и укрепление
здоровья нации; принимает меры по развитию государственной, муниципальной и
частной систем здравоохранения; всячески поощряет деятельность, которая
способствует укреплению здоровья человека, развитию физической культуры и
спорта, экологическому и санитарно-эпидемиологическому благополучию;
обеспечивает формирование единого правового пространства системы
здравоохранения, законодательное оформление схемы распределения предметов
ведения, полномочий и ответственности между уровнями власти по вопросам охраны
здоровья граждан; осуществляет управление по созданию единой системы
здравоохранения без ведомственных и территориальных разграничений. Особое
значение для реформирования системы здравоохранения имеет приоритетный
национальный проект в сфере здравоохранения.
Право на охрану здоровья и медицинскую
помощь имеет конституционное закрепление (ст. 41 Конституции РФ).
В настоящее время в целях обеспечения
конституционных прав россиян на получение бесплатной медицинской помощи
Правительством РФ 15 мая 2007 г. утверждена Программа государственных гарантий
оказания российским гражданам бесплатной медицинской помощи на 2008 г.[6], согласно которой граждане могут
бесплатно получать первичную медико-санитарную помощь; неотложную медицинскую
помощь; скорую медицинскую помощь, в том числе специализированную (санитарно-авиационную);
специализированную медицинскую помощь, в том числе высокотехнологичную;
медицинскую помощь в больничных учреждениях и других медицинских организациях
или их соответствующих структурных подразделениях в случаях плановой или
экстренной госпитализации, требующих применения интенсивных методов диагностики
и лечения, круглосуточного медицинского наблюдения и (или) изоляции, в том
числе по эпидемиологическим показаниям: при заболеваниях, в том числе острых, и
при обострениях хронических болезней, отравлениях и травмах; при патологии
беременности, родах и абортах; в период новорожденности.
Наиболее активной отраслью, которая
организационно и методически обеспечивает государственные структуры, ведомства
и организации мероприятиями по охране здоровья и профилактике заболеваний
населения, является здравоохранение[7].
Рассматривая значение данной категории,
необходимо обозначить некоторые его особенности.
Примечательно, что термин «здравоохранение»
употребляется практически во всех нормативных актах, регулирующих сферу охраны
здоровья[8],
в том числе в Основах законодательства РФ об охране здоровья граждан. Однако,
несмотря на это, он не имеет легального определения, а в общепринятом смысле
используется без единообразного понимания. Доктринальное толкование этого
термина обнаруживает различные его значения. Поэтому в юридической литературе
можно встретить множество определений понятия «здравоохранение».
Так, в теории государства и права[9] здравоохранение, прежде всего, – это
функция государства. Функция в теории государства и права означает направление,
предмет деятельности того или иного политико-правового института, содержание этой
деятельности, ее обеспечение. Именно в этом смысле говорится о функции
государства в целом, правительства, министерства, других государственных
органов. При этом государственная функция охраны здоровья населения страны
может включать в себя здравоохранение в широком социально-организационном
смысле и здравоохранение в узком собственно отраслевом смысле[10].
В медицинской и юридической литературе[11] здравоохранение рассматривается как
система общественных и государственных социально-экономических и социальных
мероприятий, обеспечивающих высокий уровень охраны и улучшения здоровья народа.
Ю.М. Козлов, Д.М. Овсянко, Л.Л. Попов
определяют здравоохранение как совокупность государственных и общественных
мероприятий чисто медицинского характера: предоставление медицинской помощи и
лекарственных средств, лечение и отдых в здравницах. Сюда же относятся меры
общего характера: повышение материального благосостояния, оздоровление
окружающей среды и т.п. меры, направленные на сохранение и укрепление
физического и психического здоровья людей, поддержание их долголетней и
активной жизни, предоставление им медицинской помощи в случае утраты здоровья[12].
Как правило, здравоохранение относится к
социальной сфере. Однако существует точка зрения, согласно которой
здравоохранение – это не социальная сфера, как приучили относиться к ней и
население, и правительство, ставя медицину в один ряд с культурой,
образованием, спортом, а система жизнеобеспечения, один из важнейших институтов
безопасности нации, так как речь идет о поистине самом бесценном в мироздании –
здоровье и жизни человека[13].
Следует не согласиться с подобным высказыванием, в подтверждение чего приведем
несколько аргументов.
Так, коллектив авторов под редакцией Д.В. Валового
утверждают, что здравоохранение, являясь социальным институтом[14], институтом социальной сферы,
представляет собой систему жизнеобеспечения, и в этом смысле здравоохранение
необходимо рассматривать как важный фактор национальной безопасности страны.
Данное утверждение подчеркивает важность рассматриваемой отрасли в организации
и методическом обеспечении государственных структур, ведомств и организаций
охранными и профилактическими мероприятиями в области здравоохранения.
Ю.П. Лисицын и Н.В. Полунина
также полагают, что здравоохранение отнесено именно к отраслям социальной сферы
экономики[15]
и представляет собой систему лечебно-профилактических, противоэпидемических,
реабилитационных, медицинских мер, а также учреждений государственной и
муниципальной собственности и имеет отраслевую структуру. Поэтому
здравоохранение занимает исключительное место в социально ориентированной
рыночной экономике[16],
и предлагается признать здравоохранение – по аналогии с агропромышленным,
топливно-энергетическим, военно-промышленным – медико-производственным
комплексом[17].
В таких условиях управление
здравоохранением является управлением обособленным отраслевым хозяйством, а
здравоохранение признается, прежде всего, отраслью, более того – отраслью
экономики и еще того более – отраслью социальной сферы экономики[18].
Подводя итог исследованию различных
позиций в отношении понятия «здравоохранение», можно заключить, что
здравоохранение как объект государственного управления и регулирования
представляет собой как деятельность государства, так и систему
социально-экономических, медико-санитарных мероприятий, осуществляемых
организациями здравоохранения, направленных на обеспечение высокого уровня
здоровья граждан путем выявления, предупреждения и лечения болезней; оказание
качественной и высокотехнологичной медицинской помощи всем нуждающимся в ней
гражданам, а также обеспечение доступности получения такой помощи[19].
1.2 Принципы организации здравоохранения
Поставленная Президентом Российской Федерации В.В. Путиным
задача модернизации здравоохранения, имеющая главной целью обеспечение
реализации конституционного права граждан на доступную и качественную
медицинскую помощь, нашла свою конкретизацию в ряду реализуемых национальных
проектов. Однако эффективное претворение поставленных задач в практику не может
быть достигнуто без реформирования организационно-правового механизма
функционирования системы здравоохранения. Поэтому совершенствование системы
организации оказания медицинской помощи – системы государственных и
муниципальных учреждений здравоохранения – заявлено в качестве одного из
программных пунктов модернизации отрасли[20]. Это не
случайно.
На сегодняшний день превалирующей
организационно-правовой формой организаций здравоохранения остается учреждение
(государственное и муниципальное). Основополагающие нормы, определяющие
правовой статус учреждения, содержатся в Гражданском кодексе РФ[21],
который признает учреждением организацию, созданную собственником для
осуществления управленческих, социально-культурных или иных функций
некоммерческого характера и финансируемую им полностью или частично (ст. 120).
Бюджетный кодекс РФ[22] (ст. 161) раскрывает понятие
бюджетного учреждения (государственного или муниципального), которое создается
органами государственной власти или органами местного самоуправления для
осуществления управленческих, социально-культурных, научно-технических и иных
функций некоммерческого характера, деятельность которого финансируется из
соответствующего бюджета или бюджета государственного внебюджетного фонда на
основе сметы доходов и расходов. Именно в этой форме (бюджетное учреждение) и
функционирует в настоящее время большая часть организаций здравоохранения.
Основными факторами, влияющими на избрание
именно данной формы, являются: традиционность использования и, как следствие,
сложившаяся наработанная нормативная правовая база, регламентирующая вопросы
функционирования учреждений (в немалой степени этому способствуют нормы ГК РФ,
предусматривающие в качестве одной из форм организаций, создающихся для
достижения специфических некоммерческих целей, учреждение); оптимальность
данной конструкции для введения в гражданский оборот субъектов, которым
требуется «ограниченный объем прав, необходимый лишь для материально-технического
обеспечения их деятельности[23]«; обеспечение баланса интересов
собственника (государства) и организации, обусловливаемое четкостью и, в определенной
мере, прозрачностью механизма финансирования.
Однако практика показывает необходимость
пересмотра некоторых основополагающих подходов к регулированию деятельности
организаций в сфере здравоохранения. Это связано с целым кругом проблем
правового, экономического, организационного и другого характера. В их ряду
хотелось бы выделить следующие.
Во-первых, наиважнейшим условием
эффективного функционирования учреждений здравоохранения является адекватное
бюджетное финансирование. В целом для бюджетной сферы характерно наличие
дефицита выделения средств, которое обусловлено целым рядом обстоятельств. В
первую очередь, это связано с зависимостью бюджетного финансирования от
многочисленных факторов политического, экономического, правового характера, порождаемых
самим содержанием бюджетных отношений. Кроме того, ограничены сами фонды
бюджетного финансирования (недостаточный объем финансирования). Как следствие
мы имеем: низкое качество доступных медицинских услуг, разрушение
материально-технических фондов, недостаток медицинского персонала и его
недостаточную квалификацию и, соответственно, ухудшение качества
функционирования в целом государственной (муниципальной) системы
здравоохранения.
Во-вторых, определяющим фактором
реформирования организационной составляющей здравоохранения является
неурегулированность отношений государственных учреждений с собственником. Это
связано, прежде всего, со спецификой конструкции права оперативного управления,
предопределяющего своеобразие содержания имущественных прав учреждения. Кроме
того, прослеживается противоречивость положений бюджетного законодательства и
норм ГК РФ в отношении правомочия учреждений по самостоятельному распоряжению
средствами, приобретенными ими на доходы от разрешенной уставом деятельности.
Если данный вопрос применительно к сфере образования можно считать в той или
иной мере урегулированным (на возможность осуществления учреждениями
образования такой деятельности напрямую указывают нормы законов об
образовании), то в сфере здравоохранения данный вопрос не решен.
В связи с этим в литературе довольно долго
дискутировался вопрос о том, могут ли государственные и муниципальные
учреждения здравоохранения оказывать платные медицинские услуги. В основном
считалось, что это противоречило бы Конституции РФ, ее положениям,
гарантирующим населению безвозмездность оказания медицинских услуг (ч. 1 ст.
41)[24]. Между тем на практике сложилась
противоречивая ситуация. С одной стороны, Постановлением Правительства
Российской Федерации от 13 января 1996 г. N 27 «Об утверждении Правил
предоставления платных медицинских услуг населению медицинскими учреждениями[25]«
соответствующим учреждениям разрешается предпринимательская деятельность
(оказание платных услуг), осуществляемая в дополнение к основной деятельности.
С другой стороны, в отсутствие специального закона, который должным образом мог
бы конкретизировать положения ГК РФ, была выработана определенная практика,
замкнутая на ограничительном истолковании положений Бюджетного кодекса РФ и
закрывающая учреждениям здравоохранения свободный доступ к доходам, полученным
от такой предпринимательской деятельности. Приведем, к примеру, положения п. 2
ст. 42 Бюджетного кодекса, согласно которым доходы бюджетного учреждения,
полученные от деятельности, приносящей доход, в полном объеме учитываются в
смете доходов и расходов учреждения и отражаются в доходах бюджета как доходы
от использования государственного или муниципального имущества либо как доходы
от оказания платных услуг. Однако при этом в соответствии с абз. 2 п. 6 ст. 161
того же Кодекса бюджетное учреждение самостоятельно в расходовании средств,
полученных за счет внебюджетных источников. Становится очевидным противоречие
между приведенными нормами.
Сложившаяся ситуация требовала
определенных действий по преодолению противоречивости нормативного аспекта
деятельности учреждений здравоохранения и наличествующей практики. В связи с
этим вопрос о конституционности уже упоминавшегося Постановления Правительства
Российской Федерации от 13 января 1996 г. N 27 был вынесен на рассмотрение
Верховного Суда Российской Федерации. В своем решении от 18 апреля 2002 г. N
ГКПИ2002–364 Суд сформулировал позицию, согласно которой законодательство
Российской Федерации (в том числе ст. 41 Конституции РФ) не запрещает
государственным и муниципальным учреждениям здравоохранения оказывать платные
медицинские услуги. Данное решение было оставлено без изменения Определением
Кассационной коллегии Верховного Суда РФ от 25 июля 2002 г. N КАС02–373. На
возможность возмездного оказания услуг медицинскими учреждениями в рамках
соответствующих договоров указывает и позиция Конституционного Суда РФ,
изложенная в Определении от 6 июня 2002 г. N 115-О.
В-третьих, существует необходимость
контроля со стороны соответствующих органов за деятельностью учреждений
здравоохранения. Такой контроль осуществляется в нескольких аспектах. В первую
очередь, речь идет о контроле со стороны собственника за собственным
имуществом. При этом на практике мы имеем избыточный контроль
финансово-хозяйственной деятельности учреждений при часто формальном контроле
содержательной стороны их деятельности. Однако детальный контроль деятельности
учреждений все же представляется неосуществимым ввиду разнообразия производимых
услуг и масштабов их производства. Кроме того, контроль затрагивает и
непосредственное содержание деятельности медицинских учреждений, осуществляющих
не только общественно значимую функцию, но и деятельность, требующую
специальных знаний и умений. Одним из инструментов такого рода контроля
является лицензирование деятельности учреждений здравоохранения.
В-четвертых, необходимо указать и на
наличие субсидиарной ответственности собственника по обязательствам учреждения.
Во многом это лишает учреждение стимулов к рациональному использованию
выделяемых средств, имеет своим следствием бюджетные ограничения
финансово-хозяйственной деятельности, поскольку любые обязательства учреждения
должны быть в конечном итоге покрыты собственником. В свою очередь, это влечет
за собой необходимость жесткого контроля со стороны собственника за
обязательствами учреждения (сметное финансирование с разбивкой по статьям
экономической классификации). В то же время сметный порядок финансирования
препятствует внедрению новых экономических механизмов и более эффективному
использованию имеющихся ресурсов государства.
В конечном итоге, в силу присущих
учреждению недостатков, имеет место нерациональное размещение финансовых
ресурсов государства, зачастую неэффективное использование государственного
(муниципального) имущества и ухудшение качества предоставляемых учреждениями
услуг. Все эти проблемы указывают на сформировавшиеся в настоящее время условия
для реформирования существующей организационной системы в области
здравоохранения.
Основные направления совершенствования
статуса учреждений здравоохранения, с учетом задачи реализации национальных
проектов, видятся в следующем.
1. Любое реформирование должно быть
обеспечено (а во многом и порождено) проработанной нормативной правовой базой.
Отметим, что специальное законодательство, регламентирующее сферу
здравоохранения, является достаточно объемным и разветвленным.
Основополагающими актами являются: Конституция РФ, Основы законодательства Российской
Федерации об охране здоровья граждан и Закон РФ от 28 июня 1991 г. N 1499–1 «О
медицинском страховании граждан в Российской Федерации». Иные федеральные
законы в области здравоохранения регламентируют довольно специфические сферы
применения (фармацевтика, различные заболевания и др.) и, в основном, не
затрагивают вопросов статуса учреждений здравоохранения. Кроме того, многим
нормативным правовым актам в сфере здравоохранения присущи такие недостатки,
как: недостаточное финансовое подкрепление, декларативность положений,
противоречивость отдельных норм, недостаточная ясность в вопросах распределения
полномочий между разными уровнями и др. Очевидным является то, что требуется
своеобразная ревизия законодательства в области здравоохранения. Не последнюю роль
в этом играет постоянное развитие регулируемых нормативными правовыми актами
общественных отношений.
2. Одним из направлений совершенствования
законодательной базы может стать переоценка сложившихся отношений государства и
учреждений здравоохранения (бюджетных учреждений) в сфере их финансирования. В
первую очередь, необходимо снять противоречия бюджетного и гражданского
законодательства. Кроме того, сам механизм финансирования учреждений должен
быть пересмотрен. В этой связи могут быть предложены два взаимоисключающих
варианта:
1) обеспечение самостоятельности
медицинских учреждений по управлению средствами от такой деятельности, то есть
претворение в практику соответствующих положений ГК РФ;
2) переход к зачислению всех доходов,
которые получают учреждения здравоохранения от платных услуг и иной
коммерческой деятельности, в бюджет. Тем самым учреждения будут поставлены в
ситуацию, когда единственным источником их финансирования станет бюджет, единой
будет смета расходов и доходов (жесткое финансирование). В этом случае
естественным будет «избавление» от высокоокупаемых учреждений посредством их
реорганизации, то есть изменения их организационно-правового статуса.
Очевидно, что внесению ясности в
противоречивую ситуацию с финансированием учреждений мог бы способствовать
специальный закон о бюджетных учреждениях, в котором возможно было бы
предусмотреть комплексное решение проблем их функционирования и финансирования.
Данный вопрос уже поднимался в литературе[26], однако не
нашел поддержки практиков.
3. Реалии сегодняшнего дня диктуют
необходимость серьезной корректировки организационно-правовой формы учреждений
здравоохранения. Безусловно, мы движемся в направлении наделения медицинских
организаций достаточно широкими полномочиями по использованию находящегося в их
распоряжении имущества и оплате труда кадрового состава. Поэтому представляется
перспективным направлением развития организационно-правовой деятельности
организаций здравоохранения преобразование их в иные формы юридических лиц, что
и заявлено в качестве одного из мероприятий по модернизации здравоохранения.
Определенные шаги в этом направлении были
предприняты Правительством РФ. Были разработаны проекты федеральных законов,
регламентирующих статус автономных учреждений и государственных (муниципальных)
автономных некоммерческих организаций. Однако продвижение законопроектов
столкнулось с определенными проблемами, не в последнюю очередь связанными с
необходимостью достаточно серьезной корректировки отраслевого законодательства
и изменения (в определенной степени переломного) основополагающих норм в
гражданской сфере.
Очевидно, эти обстоятельства сыграли свою
роль в том, что на сегодняшний день в Плане действий Правительства РФ по
реализации Программы социально-экономического развития Российской Федерации на
среднесрочную перспективу поименован только законопроект об автономных
учреждениях. Следовало бы отметить определенную некорректность в наименовании
мероприятий Правительства РФ в упомянутой выше Программе
социально-экономического развития. Так, Программой предусматривается
преобразование значительной части медицинских учреждений в новые
организационно-правовые формы государственных (муниципальных) автономных
учреждений. Полагаем, что авторы Программы имеют в виду преобразование
государственных (муниципальных) учреждений в новые формы. Однако такая
формулировка неточна, ведь возможно функционирование и частных медицинских
учреждений, а их преобразование в государственные (муниципальные) автономные
учреждения – это уже вопрос, относящийся к области национализации.
На наш взгляд, при разработке названного
законопроекта авторы должны учесть множество нюансов, в частности: увязать
регламентацию новой организационно-правовой формы (автономное учреждение) с
гражданским и бюджетным законодательством, в том числе определив природу
вещного права на имущество автономных учреждений и его отличие от права
оперативного управления и хозяйственного ведения; установить (хотя бы в общем
виде) формы контроля собственника за использованием имущества; определить
четкие критерии преобразования; решить ряд процедурных вопросов.
Полагаем, что вопрос не такой далекой
перспективы и преобразование государственных (муниципальных) учреждений в иные
(помимо автономного учреждения) организационно-правовые формы. В числе
вероятных критериев преобразования учреждений, на наш взгляд, можно
рассматривать: 1) экономический критерий. Это означает, что преобразованы могут
быть только те учреждения, которые имеют достаточно высокую долю средств
внебюджетных поступлений, то есть те, чьи доходы от платных услуг и иных услуг
вне рамок Программы государственных гарантий оказания гражданам Российской
Федерации бесплатной медицинской помощи существенно выше выделяемых по смете;
2) социальный критерий. Так, не могут быть преобразованы те учреждения, чья
деятельность является единственно возможным инструментом обеспечения доступа
граждан к отдельным видам медицинской помощи (например, родовспоможение,
высокотехнологичная медицинская помощь); 3) географический критерий. Не могут
быть преобразованы те медицинские учреждения, которые являются единственным
источником получения медицинских услуг для граждан, проживающих в
малонаселенных, труднодоступных и иных подобных местностях.
Хотелось бы отметить и еще один аспект
преобразования государственных и муниципальных медицинских учреждений – защиту
прав и интересов работников преобразуемых учреждений. Возможным вариантом
защиты прав работников может быть установление моратория на сокращение
численности работников преобразованного юридического лица на определенный срок
(или установление требования о согласовании с собственником (учредителем)
соответствующих изменений в штатной структуре). Такие условия могут быть
прописаны в решении о преобразовании, однако при закреплении соответствующих
положений следует учитывать, что мораторий не может носить бессрочного
характера, так как в таком случае будет нарушена свобода хозяйственной
деятельности юридического лица.
Рассматриваемые нововведения могут стать
условием повышения экономической эффективности деятельности государственной и
муниципальной систем здравоохранения. Вместе с тем, воплощение в практику
положений разрабатываемых законов должно осуществляться продуманно и
постепенно, дабы не допустить разрушения сложившихся правоотношений
здравоохранения в отсутствие должным образом сформированной, проработанной
новейшей правовой базы.
При этом главным исходным принципом
применения законодательных новелл должно стать обеспечение соблюдения
гарантированных Конституцией РФ прав граждан в области здравоохранения, в том
числе права на бесплатную медицинскую помощь.
Говоря об условиях обеспечения права
граждан на бесплатную медицинскую помощь, следует исходить из того, что
Конституция РФ (ст. 41) предусматривает, что бесплатно медицинская помощь
оказывается гражданам в государственных и муниципальных учреждениях
здравоохранения. Из этого, на наш взгляд, следует несколько выводов: а) для
граждан бесплатной является только медицинская помощь, оказываемая в
государственных и муниципальных учреждениях. Однако это не означает, что
бесплатная помощь не может оказываться организациями иных форм; б) бесплатность
ее для граждан означает, что расходы по оплате оказанных услуг несут либо
соответствующие бюджеты, либо страховые фонды, либо помощь оказывается за счет
иных источников; в) эти положения, на наш взгляд, следует понимать как прямое
указание на организационно-правовую форму медицинских организаций, оказывающих
гражданам бесплатные услуги, – государственные и муниципальные учреждения.
Представляется верным трактовать конституционные положения как необходимость
сохранения государственных и муниципальных учреждений.
4. Применительно к сфере здравоохранения
следует учитывать определенную особенность. Она заключается в том, что
возмездность оказания медицинских услуг – общее правило. Между тем пока
функционирование государственных организаций здравоохранения отстранено от
реальных условий рынка. Одним из действенных средств может стать
совершенствование практики предоставления государственными учреждениями
здравоохранения платных медицинских услуг.
Очевидно, в некотором роде исключением из
этого правила можно считать скорую медицинскую помощь, которая, как определяют
Основы законодательства об охране здоровья граждан (ст. 39), осуществляется
безотлагательно лечебно-профилактическими учреждениями независимо от
территориальной, ведомственной подчиненности и формы собственности,
медицинскими работниками, а также лицами, обязанными ее оказывать в виде первой
помощи по закону или по специальному правилу. Скорая помощь оказывается
бесплатно.
Как было показано, судебная практика
исходит из того, что платная медицинская деятельность (платные медицинские
услуги), осуществляемая учреждениями здравоохранения, не входит в противоречие
с конституционными положениями, гарантирующими безвозмездность оказания
медицинской помощи в государственных (муниципальных) учреждениях
здравоохранения. Представляется, что активная платная медицинская деятельность учреждений,
осуществляемая не в ущерб основной цели их деятельности, может вывести
учреждения на новый уровень в техническом оснащении, качестве предоставляемых
услуг и т.д.
В то же время деятельность по оказанию
медицинскими учреждениями платных услуг на практике сталкивается с рядом
проблем, в числе которых: правовая неурегулированность механизма оказания
платных медицинских услуг; необходимость сочетания платности предоставления
услуг медицинскими учреждениями и доступности медицинской помощи; процедурные
проблемы получения учреждениями здравоохранения возможности оказания платных
услуг на легальном основании (лицензирование платных услуг).
В литературе справедливо отмечается, что «в
условиях рыночной экономики, когда многие направления функционирования бюджетных
организаций не обеспечиваются достойным финансированием, юридически грамотное
оказание платных медицинских услуг может служить одним из проявлений свободы
хозяйствования[27]«. Между тем, на наш взгляд, наделение
государственных и муниципальных учреждений правом на оказание платных услуг
является все-таки временной мерой, которая должна способствовать поддержанию
финансовой стабильности деятельности таких учреждений. Представляется, что
развитие правоотношений в данной сфере должно привести к возможности выбора
гражданином между бесплатным лечением и услугами платной системы.
5. Одним из эффективных способов
реорганизации системы финансирования учреждений здравоохранения может стать
переход от сметного к нормативно-целевому финансированию. Последнее
представляет собой возмещение государственным учреждениям расходов на оказание
конкретных услуг конкретным категориям потребителей по единым нормативам,
устанавливаемым в административном порядке[28]. Тем самым
финансирование будет поставлено в зависимость от объема оказанных учреждением
услуг, а не от штата, расходов на эксплуатацию и закупку материалов. В
литературе также рассматривается несколько разновидностей нормативно-целевого
финансирования: оплата по нормативам за завершенное лечение; оплата
согласованных объемов медицинской помощи; оплата по нормативам на число
прикрепленных к учреждению граждан и др. Однако основная проблема сводится к
преодолению дублирования финансирования из бюджета и через систему страхования.
6. Важнейшим фактором совершенствования
правоотношений в сфере здравоохранения является грамотное разграничение
полномочий, касающихся предоставления бесплатных для граждан медицинских услуг,
между уровнями государственной власти. Однако такое разграничение должно быть
не только верным с конституционной точки зрения, но и оправданным с точки
зрения финансовой обеспеченности, чтобы не допустить умаления права граждан на
медицинскую помощь.
7. Нуждается в совершенствовании
сложившийся порядок обязательного медицинского страхования. В этих целях
необходимыми являются: повышение ответственности фондов обязательного
медицинского страхования за результаты их деятельности, а также обеспечение
прозрачности финансирования учреждений здравоохранения. Система страхования
также должна быть подвергнута пересмотру в целях исключения дублирования
финансирования учреждений в сметно-страховой системе.
8. Требует дальнейшего развития и
совершенствования частная система здравоохранения, которая при условии принятия
соответствующих мер со стороны государства должна составить конкуренцию
государственной и муниципальной системам здравоохранения. Однако до настоящего
времени, несмотря на стремительное развитие коммерческих медицинских
организаций, нормативная правовая основа развития таких организаций остается
несовершенной и отстает от практики. Представляется необходимым определить
основы частного здравоохранения на федеральном уровне. В связи с этим
неоднократно поднимался вопрос о разработке и принятии федерального закона о
регулировании частной медицинской деятельности. Полагаем, что специфика
медицинской деятельности, значимость ее для поддержания здоровья населения,
обеспечения будущего российского государства должны быть отражены в требованиях
законодательства о частном здравоохранении[29].
1.3 Основы организации здравоохранения в РФ
Управление здравоохранением имеет своим
предметом распределение публичных финансовых ресурсов на цели реализации
государственных гарантий в области охраны здоровья. Местом освоения этих
ресурсов является сфера хозяйствования, товарообмена, экономического оборота в
области охраны здоровья. Система управления здравоохранением в сфере
товарообмена осуществляет размещение финансовых средств. Размещая их в одном из
секторов, система управления влияет на его экономическое развитие. Размещая их
у избранных субъектов хозяйствования, система управления способствует росту их
благосостояния. Тем самым управление здравоохранением происходит посредством
организации перераспределения финансовых ресурсов в сфере хозяйствования и
спроса по финансовым вложениям. Такое управление осуществляется средствами
координации и не находится в противоречии с характером отношений в оборотном
пространстве[30].
Государственное управление
здравоохранением строится на основе принципов управления, среди которых можно
выделить следующие:
1. Публичная власть управляющего. Для государственного
управления здравоохранением необходима власть, право распоряжаться (полномочия)
и сила, обеспечивающая исполнение распоряжений.
2. Единство руководства и разделение
управленческого труда. Без единого руководства возникает хаос, а разделение труда
обеспечивает специализацию, то есть качество управления.
3. Единство распорядительства по
определенному кругу вопросов и конкретность исполнителей. При множестве
распорядителей, дающих указания по одному и тому же вопросу, возникает
беспорядок, а без конкретного обозначения исполнителя распоряжения не
выполняются.
4. Приоритет интересов государственного
управления во время исполнения служебных обязанностей.
5. Централизация и иерархия в управлении.
Они создают стабильность и обеспечивают деятельность управленческого механизма
как единого целого.
6. Постоянство управленческого персонала.
Текучка руководителей и исполнителей вредна для дела.
7. Недопущение дискриминации в отношении
начальников, подчиненных, сотрудников управляющего органа. Поощрения и наказания
должны быть соразмерны поступку и расцениваться коллективом как обоснованные,
справедливые.
8. Обратная связь в управлении.
Управляющий должен учитывать результаты своих действий и корректировать их,
если обратная связь указывает на необходимость этого.
9. Иные принципы государственного
управления (законность, научность, демократичность, действенный учет и
контроль).
Структура системы управления
здравоохранением включает следующие элементы: субъект, объект и их связи,
собственно процесс государственного управления (функции, формы и методы, цели и
задачи). Рассмотрим их подробнее.
Итак, исследуемой системе здравоохранения
присуще в первую очередь наличие двух взаимосвязанных элементов: управляющего
(субъекта) и управляемого (объекта). В качестве субъектов выступают органы
государственного и муниципального управления здравоохранением, руководство
общественных объединений (Президент РФ, Правительство РФ, Министерство
здравоохранения и социального развития РФ и субъектов Федерации; органы
местного самоуправления в области здравоохранения; Федеральные фонды
социального страхования и обязательного медицинского страхования; органы,
имеющие в своем ведении учреждения здравоохранения, например, Министерство
обороны РФ, Министерство внутренних дел РФ, Министерство транспорта и связи и
др.).
Объектами государственного управления
здравоохранением являются учреждения здравоохранения, испытывающие на себе
государственное воздействие названных выше субъектов. К ним относятся:
поликлиники, диспансеры, больницы, родильные дома, аптеки, консультации, центры
санитарно-эпидемиологического надзора, специализированные санатории, станции
скорой медицинской помощи, судебно-медицинские и другие учреждения
здравоохранения. Они подразделяются на государственные (федеральные или субъектов
Федерации), муниципальные и частные.
Одним из способов осуществления
взаимосвязи объекта и субъекта управления здравоохранением является передача
информации. При этом в целях обеспечения динамичности процесса управления
необходимо обеспечить непрерывность поступления нужной информации об объекте в
нужный момент[31]. Этот обмен информацией является
обязательным условием существования системы управления здравоохранением.
В настоящее время в процессе управления
здравоохранением в России принимают участие многие органы государственной
власти и органы местного самоуправления, однако организацию реального
воплощения целей здравоохранения по уменьшению потерь потенциальной и активной
жизни населения осуществляют исполнительные органы государственной власти с
присущими им полномочиями и структурой[32], которые в
своей совокупности образуют систему органов управления здравоохранением.
Следует отметить, что определение органа
управления здравоохранением в действующем законодательстве отсутствует. Однако,
учитывая специфику здравоохранительных отношений, а именно множественность
субъектов управления, необходимо законодательно установить, какие именно органы
можно относить к органам управления здравоохранением.
Понятие органов управления
здравоохранением приводится в проекте ФЗ «О здравоохранении в Российской
Федерации», согласно которому органы управления здравоохранением – это
федеральный орган исполнительной власти в области здравоохранения, органы
исполнительной власти в области здравоохранения субъектов Российской Федерации,
органы местного самоуправления в области здравоохранения, а также органы
управления медицинскими службами, перечень которых установлен настоящим этим
Законом.
Для органов управления здравоохранением
характерно наличие признаков, присущих всем органам управления, за тем лишь исключением,
что объектом их управления выступают учреждения отрасли здравоохранения. Именно
объектом управления предопределяется специфика рассматриваемой группы
государственных органов. В связи с этим, признаками органа управления
здравоохранением являются следующие:
1) это организация[33]
или политическое учреждение[34], часть государственного аппарата,
создаваемая государством;
2) имеет структуру, территориальный
масштаб деятельности;
3) его главное назначение – осуществление
управленческой, исполнительно-распорядительной деятельности по руководству
отраслью здравоохранения в соответствии с установленным для него профилем и
функциями;
4) он имеет свою компетенцию (задачи,
цели, функции, права и обязанности, формы и методы деятельности), закрепленную
правовыми актами;
5) его права гарантируются Конституцией
РФ, конституциями и уставами ее субъектов, другими нормативными актами,
устанавливающими их статус;
6) его организационными гарантами
выступают Президент РФ, органы, решающие вопросы образования этих органов,
органы прокуратуры;
7) защита прав органа управления
здравоохранением может быть предметом разбирательства судебных органов.
Признаки органа управления
здравоохранением позволяют выразить его сущность и сформулировать его
определение.
На наш взгляд, под органом управления
здравоохранением следует понимать государственную организацию, которая, являясь
частью государственного аппарата, имеет структуру, территориальный масштаб
деятельности, собственную компетенцию, закрепленную правовыми актами, и
призвана осуществлять повседневную управленческую деятельность по руководству
отраслью здравоохранения в соответствии с установленным для него профилем и
функциями.
Совокупность органов управления
здравоохранением и система их взаимоотношений на основе разграничения
компетенции между ними образуют систему органов управления здравоохранением,
которая обусловлена федеративным государственным устройством РФ. В настоящее
время термин «система» имеет чрезвычайно широкий спектр применения: нет такой
области человеческой деятельности, где бы он не использовался. Подобный «системный
бум» свидетельствует об универсальности данного понятия[35].
При этом следует различать понятия «структура» и «система органов управления
здравоохранением». Система, как указывает Ю.Н. Старилов, отражает
избранную законодателем модель федеральных органов исполнительной власти, тогда
как структура определяет «конкретное устройство, внутреннее строение,
распределение функций, задач и полномочий в системе государственного управления[36]«.
С другой стороны, верным будет утверждение о том, что «система» и «структура» –
неразрывные парные понятия, которые не существуют одно без другого. Всякая
система имеет свое внутреннее строение (структуру), а любая структура
неразрывно взаимосвязана с определенной системой, принадлежит ей и
характеризует ее[37].
Таким образом, исходя из содержания
раздела II Основ законодательства Российской Федерации об охране здоровья
граждан и ст. 72 Конституции РФ, согласно которой здравоохранение является
предметом совместного ведения Российской Федерации и ее субъектов, система
органов управления здравоохранением представлена федеральными и субъектов
Федерации государственными органами исполнительной власти, а также
муниципальными органами местного самоуправления в порядке разделения функций по
управлению и учреждений системы здравоохранения по подчиненности. Основными
элементами системы органов управления здравоохранением являются подсистема
государственного управления здравоохранением, состоящая из федеральных и
органов управления здравоохранением субъектов РФ, а также подсистема
муниципального управления здравоохранением, которую составляют муниципальные
органы местного самоуправления. Рассмотрим каждую из указанных подсистем.
Подсистема государственного управления
здравоохранением представлена федеральными органами управления здравоохранением
и органами управления субъектов Федерации.
Федеральные органы управления
здравоохранением призваны осуществлять управление здравоохранением на всей
территории России. Общее руководство системой здравоохранения возложено на
Президента РФ как гаранта защиты основных прав и свобод граждан РФ и
Правительство РФ.
Президент РФ принимает нормативные акты по
вопросам здравоохранения, определяет стратегию разработки и руководит реализацией
федеральной государственной политики в области охраны здоровья граждан и в
своих ежегодных посланиях Федеральному Собранию РФ ставит задачи тактического
плана по совершенствованию законодательства, форм и методов организации и
деятельности Правительства РФ и других федеральных органов исполнительной
власти в этой области.
Согласно ст. 110 Конституции РФ
исполнительную власть в стране осуществляет Правительство РФ. Полномочия
Правительства РФ в социальной сфере закреплены в Федеральном конституционном
законе от 17 декабря 1997 г. N 2-ФКЗ (в ред. от 02.03.2007 N 3-ФКЗ) «О
Правительстве Российской Федерации[38]«. В частности, Правительство РФ
осуществляет федеральную государственную политику в области охраны здоровья
граждан; разрабатывает, утверждает и финансирует федеральные программы по
развитию здравоохранения либо непосредственно учитывающие его важнейшие
интересы; в целях координации деятельности и осуществления государственной
политики в области здравоохранения уполномочивает специально образованные
федеральные органы или иные федеральные органы исполнительной власти на решение
задач в сфере охраны здоровья населения; представляет палатам Федерального
Собрания Российской Федерации ежегодные государственные доклады о состоянии
здоровья населения Российской Федерации и о санитарно-эпидемиологическом
благополучии населения Российской Федерации.
В настоящее время по вопросам
здравоохранения действует ряд законов Российской Федерации, конкретизирующих
основные положения единой государственной политики в сфере здравоохранения,
которые реализуются через федеральные целевые программы, утверждаемые
Правительством РФ. Руководствуясь законами, Правительство РФ осуществляет
регулирование: основных требований, предъявляемых к деятельности
государственных и муниципальных органов по созданию условий, необходимых для
поддержания физического и психического здоровья граждан; компетенции
федеральных органов исполнительной власти, ведающих вопросами охраны здоровья и
санитарно-эпидемиологического благополучия населения; основных положений об
организации учреждений здравоохранения и их взаимоотношениях с гражданами;
организации оказания гражданам лечебной лекарственной помощи, а также решает
основные вопросы подготовки кадров для системы здравоохранения.
В то же время полномочия по
государственному руководству всей отраслью здравоохранения сосредоточены в
руках отраслевых органов[39].
В соответствии с законодательством
Российской Федерации органом управления здравоохранением, ответственным за
организацию деятельности системы здравоохранения на федеральном уровне является
Министерство здравоохранения и социального развития Российской Федерации (далее
– Министерство или Минздравсоцразвития РФ), которое функционирует в соответствии
с Постановлением Правительства РФ от 30 июня 2004 г. N 321 (в ред. от
28.04.2006 N 254) «Об утверждении Положения о Министерстве здравоохранения и
социального развития[40]«.
Министерство обладает всеми основными
признаками, присущими любому другому административному ведомству. В его
структуру входят: отраслевой программно-целевой блок, разветвленная сеть
учреждений здравоохранения, многоуровневая система управления и собственность.
Минздравсоцразвития РФ является федеральным органом исполнительной власти,
который:
– осуществляет функции по выработке
государственной политики и нормативно-правовому регулированию в сфере
здравоохранения, социального развития, труда и защиты прав потребителей,
включая вопросы организации медицинской профилактики, в том числе инфекционных
заболеваний и СПИДа, медицинской помощи, медицинской реабилитации,
фармацевтической деятельности, качества, эффективности и безопасности
лекарственных средств, санитарно-эпидемиологического благополучия, уровня жизни
и доходов населения, демографической политики, медико-санитарного обеспечения
работников отдельных отраслей экономики с особо опасными условиями труда,
медико-биологической оценки воздействия на организм человека особо опасных факторов
физической и химической природы, курортного дела, оплаты труда, пенсионного
обеспечения, в том числе негосударственного пенсионного обеспечения,
социального страхования, условий и охраны труда, социального партнерства и
трудовых отношений, занятости населения и безработицы, трудовой миграции,
альтернативной гражданской службы, государственной гражданской службы (за
исключением вопросов оплаты труда), социальной защиты населения, в том числе
социальной защиты семьи, женщин и детей;
– осуществляет координацию и контроль
деятельности находящихся в его ведении Федеральной службы по надзору в сфере
защиты прав потребителей и благополучия человека, Федеральной службы по надзору
в сфере здравоохранения и социального развития, Федеральной службы по труду и занятости,
Федерального агентства по здравоохранению и социальному развитию, Федерального
медико-биологического агентства, Федерального агентства по высокотехнологичной
медицинской помощи, а также координацию деятельности Пенсионного фонда
Российской Федерации, Фонда социального страхования Российской Федерации и
Федерального фонда обязательного медицинского страхования.
В систему Министерства здравоохранения и
социального развития РФ, помимо вышеобозначенных служб, агентств и фондов,
входят его территориальные органы (зональные управления специализированных
санаториев), государственные лечебно-профилактические,
научно-исследовательские, образовательные учреждения, фармацевтические,
аптечные предприятия и другие организации, санаторно-курортные и реабилитационные
учреждения, учреждения судебно-медицинской экспертизы, центры государственного
санитарно-эпидемиологического надзора в субъектах РФ, службы
материально-технического обеспечения, иные предприятия, учреждения и
организации, подведомственные этому Министерству.
Таким образом, основными задачами
Министерства здравоохранения и социального развития РФ, в соответствии с
Положением о нем, являются выработка государственной политики и
нормативно-правовое регулирование в сфере здравоохранения, социального развития,
труда и защиты прав потребителей.
Помимо основных Минздравсоцразвития РФ и
находящиеся в его ведении федеральные агентства и федеральные службы,
Российская академия медицинских наук, а также государственные внебюджетные
фонды, деятельность которых координирует Министерство, решают также специальные
(тактические) задачи, в числе которых: повышение эффективности функционирования
системы здравоохранения; обеспечение доступности и качества медицинской помощи;
улучшение состояния здоровья детей и матерей; обеспечение качественными и
безопасными лекарственными средствами; предупреждение болезней и других
угрожающих жизни и здоровью состояний.
В соответствии с этими задачами на
Министерство здравоохранения и социального развития РФ возложена обязанность
выполнения многочисленных управленческих функций и реализации полномочий
отраслевого и межотраслевого управления.
2.
Аналитическая часть
2.1 Социально-экономическая характеристика Красногорского района
Площадь района составляет 220 км².
Район граничит на востоке с городом Москвой, на юге с Одинцовским, на западе с
Истринским, на севере с Солнечногорским муниципальными районами и городским
округом Химки Московской области.
Основные реки – Москва, Истра.
Красногорский район образован в сентябре
1932 года. 7 октября 1940 г. указом Президиума Верховного Совета РСФСР
рабочий посёлок Красногорск, насчитывавший в то время 20 тысяч жителей был
преобразован в город.
Город Красногорск располагается в
центральной части Московской области, вплотную примыкая с северо-запада к
столице России (районам Митино и Строгино), на левом берегу реки Москвы (город
частично пересекает её левый приток река Банька). Географически город лежит на
отрогах Смоленско-Московской возвышенности; рельеф плавно понижается с
северо-запада города к югу и юго-востоку, лежащим в пойме реки Москвы.
Красногорск находится в часовом поясе,
обозначаемом по международному стандарту как Moscow Time (Московское время),
MSK (UTC+3). Летом в Московской области используется Московское летнее время
(UTC+4).
Климат города умеренно континентальный
(характерна мягкая зима и умеренно тёплое лето), в целом идентичен климату
Москвы. Среднегодовая сумма осадков – 500–600 мм с максимумом, приходящимся на
лето.
В Красногорске имеется значительное
количество парковых насаждений, в центре города – большой ландшафтный усадебный
парк. К территории города с севера и запада примыкают обширные лесопарковые
массивы. Не занятые лесными насаждениями территории, граничащие с городом, подверглись
сильному антропогенному воздействию и в значительной мере застроены.
Экологическая обстановка в городе,
несмотря на благоприятное местоположение относительно Москвы (с учетом
превалирующих северо-западных ветров), в начале XXI века заметно ухудшается, и
основным загрязнителем выступает автомобильный транспорт. По данным независимой
экологической экспертизы «Экостандарт», на 2006 год Красногорск вошёл, наряду с
Балашихой, Химками, Люберцами, Каширой, Воскресенском и Подольском, в семёрку
подмосковных городов с наибольшей загрязнённостью воздуха.
Во втором полугодии, а особенно в
четвертом квартале экономическая ситуация в стране осложнилась разразившимся
мировым финансовым кризисом. Кризисным явлениям была подвергнута и экономика
района.
Темпы роста экономических показателей в
последнем квартале прошлого года существенно замедлились, однако в целом за год
их положительная динамика сохранилась. За 2008 год предприятиями района
отгружено товаров собственного производства, выполнено работ и услуг на сумму
55млрд. 72млн. рублей, что на 1,6% превысило показатели 2007 года. По крупным и
средним предприятиям объем отгрузки товаров, работ и услуг увеличился по
сравнению с 2007 годом на 22%. По предприятиям малого бизнеса отмечается
уменьшение объемов реализуемых товаров, работ и услуг на 25%. Снижение
произошло, в первую очередь, по таким видам деятельности, как операции с
недвижимым имуществом, строительство, розничная торговля, что является
проявлением кризисных явлений на финансовом рынке.
Численность занятых в экономике района на
постоянной основе в 2008 году увеличилась по сравнению с 2007 годом на 1446
человек и составила 61,3тысячу человек. В четвертом квартале 2008 года
произошло уменьшение численности занятых по сравнению с достигнутым уровнем. В
сентябре численность работающих на крупных и средних предприятиях составляла
41,8тысячи человек, а в декабре – 40,7тысяч человек. По данным центра занятости
населения по состоянию на 11 февраля текущего года заявили о предстоящем
увольнении 20 организаций Красногорского района, из них 10 – сокращение уже
провели. Среди них ЗАО «Бецема», ЗАО «Бестром», ЗАО «Росинка» и другие. На
учете в качестве безработных состоит 361 гражданин, за последние три месяца
количество безработных увеличилось на 110 человек. Уровень регистрируемой
безработицы в районе составляет 0,3% от общей численности занятых в экономике. Занятость
населения Красногорского района Московской области отразим на рис. 2.1.
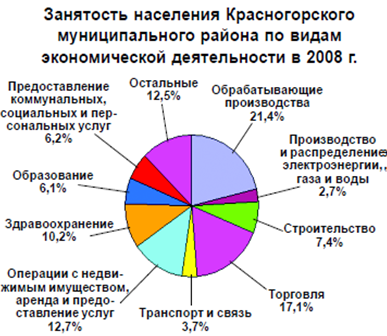
Рис. 2.1 – Занятость населения
Красногорского муниципального района по видам деятельности в 2008 году
Одним из наиболее важных показателей
экономического развития является уровень заработной платы. По предварительным
расчетам заработная плата работающих в 2008 году выросла по сравнению с 2007
годом на 26,8% и составила в среднем за год более 24тыс.рублей, а в декабре
месяце она составила около 27 тыс. рублей. Заработная плата на крупных и
средних предприятиях в конце года превысила 30тыс.рублей. Однако, на территории
района имеются предприятия, где среднемесячная заработная не соответствует
реальному уровню.
Динамику средней заработной платы в районе
за 2006 – 2008 годы отразим на рис. 2.2.
Экономика района не ориентирована на
какое-то градообразующее предприятие, ее формируют крупные, средние и малые
предприятия, осуществляющие деятельность в различных отраслях.
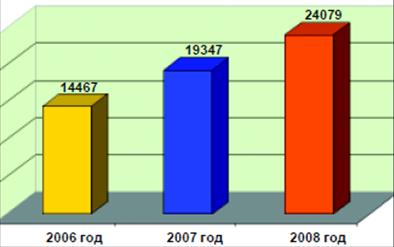
Рис. 2.2 – Динамика средней заработной
платы в Красногорском муниципальном районе за 2006 – 2008 гг., руб.
Лидирующее положение в районе сохраняет
промышленность. В этом секторе экономики отгружено продукции в объеме 28 млрд. руб.,
что составляет 50% от общего объема отгрузки в целом по району. Отмечается рост
объема отгруженной продукции по сравнению с 2007 годом на 20,7%.
Активно проводилась в 2008 году
инвестиционная политика. Объем инвестиций составил около 24 млрд. рублей, что
на 24% больше 2007 года. Значительных успехов добился в предкризисном периоде
прошлого года строительный комплекс Красногорского района. По вводу жилых домов
в эксплуатацию район занял второе место в Московской области, что было отмечено
при подведении итогов работы строительного комплекса Подмосковья за 2008 год.
Введено в эксплуатацию 43 многоэтажных дома общей площадью 632,6 тыс. кв. метров,
индивидуальных жилых домов общей площадью 88 тыс. кв. метров.
В 2008 году продолжалась реализация районной
целевой программы переселения граждан из ветхого и аварийного жилищного фонда.
Снесено аварийных и ветхих домов площадью 3389 кв. метров. Однако реализация
этой программы идет медленными темпами и в намеченные сроки выполнена не будет.
Ускорению вопросов, связанных со сносом ветхого жилья, будет способствовать
реализация муниципальных адресных программ развития застроенных территорий.
Несмотря на сокращение розничного
товарооборота в конце прошлого года, в целом за год он увеличился по сравнению
с 2007 годом на 18,5% и составил 38 млрд. рублей. Объем платных услуг населению
увеличился на 5%. В 2008 году открыто 68 новых предприятий потребительского
рынка, из них в сфере бытового обслуживания населения – 19.
Несмотря на снижение экономических
показателей, характеризующих работу малого предпринимательства, оно продолжает
занимать существенное место в экономике района: 33% отгруженной продукции,
работ и услуг приходится на долю малого бизнеса.
Сохраняется проблема обеспечения жителей
района услугами детских дошкольных учреждений. По состоянию на 1 января 2009
год очередь на получение путевок в детские сады составила 5209 детей, из них в
возрасте, позволяющем посещать эти учреждения, -3514 детей. В 2008 году выдано
1703 путевки.
2.2 Анализ демографической ситуации
Красногорского района
На начало 2008 года демографическая
ситуация в Красногорском районе характеризуется следующими показателями (табл. 2.1):
Анализируя данные, приведенные в табл.
2.1, можно сделать вывод о том, что в районе наблюдается рост рождаемости. До
2007 года так же возрастала и смертность, но в 2008 году показатели смертности
снизились, что является фактором, благоприятным для региона.
Таблица 2.1. Динамика численности
населения в Красногорском районе
| Показатели |
2005 год |
2006 год |
Отклонение 2006 к 2005 |
2007 год |
Отклонение 2007 к 2006 |
2008 год |
Отклонение 2008 к 2007 |
| Численность населения всего, тыс. чел. |
150,25 |
150,55 |
100,1 |
151,5 |
100,6 |
151,3 |
99,86 |
| Детей до 14 лет вкл. |
17998 |
18203 |
101,13 |
18605 |
102,20 |
18877 |
101,46 |
| Детей подросткового возраста (15–17 лет вкл.) |
5723 |
5802 |
101,38 |
5825 |
97,92 |
5474 |
92,38 |
| Взрослых (18 лет и ст.) |
126529 |
126545 |
100,03 |
127160 |
99,8 |
126974 |
100,88 |
| родилось, чел |
1378 |
1401 |
101,66 |
1512 |
107,92 |
1548 |
102,38 |
| умерло, чел |
2361 |
2415 |
102,28 |
2565 |
106,21 |
2370 |
92,39 |
В таблице 2.2 покажем численность и
структуру городского и сельского населения района.
Таблица 2.2. Население Красногорского
муниципального района (тыс. чел)
|
|
2007 г. |
2008 г. |
| Тыс. чел. |
% |
Тыс. чел. |
% |
| Городское население |
128,1 |
84,6 |
129,1 |
85,3 |
| Сельское население |
23,4 |
15,4 |
22,2 |
14,7 |
|
Всего
|
151,5
|
100
|
151,3
|
100
|
Как видно из данных таблицы 2.2, население
района проживает преимущественно в городах и поселках городского типа. Доля
сельского населения составляет менее 25%, причем это значение постепенно
снижается, что видно и из приведенного ниже рис. 2.3.
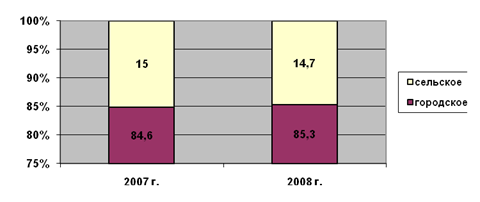
Рисунок 2.3 – Удельный вес городского и
сельского населения Красногорского района (%)
Анализируя данные табл. 2.3 и рис. 2.4, мы
видим, что в районе выше доля женщин, чем мужчин. Отметим, что к 2008 году
различия немного уменьшились, что является фактором, благоприятно
характеризующим демографическую ситуацию в регионе.
Таблица 2.3. Структура населения
Красногорского муниципального района (тыс. чел)
|
|
2007 г. |
2008 г. |
| Тыс. чел. |
% |
Тыс. чел. |
% |
| мужчин |
67,2 |
44 |
68,5 |
45 |
| женщин |
84,3 |
56 |
83 |
55 |
| Всего |
151,5 |
100 |
151,3 |
100 |
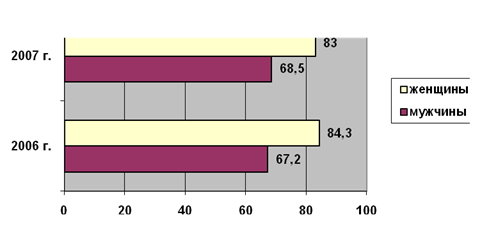
Рисунок 2.4 – Половая динамика населения
Красногорского района, (тыс. чел.)
Медико-демографические показатели по району:
По состоянию на 1 января 2006 г. в
районе проживало 150,55 тыс. человек, в том числе моложе трудоспособного
возраста 23,1 тыс. человек, трудоспособного возраста – 95,05 тыс. человек и
старше трудоспособного – 32,45 тыс. человек.
В 2005 г. умер 2361 чел.: 53,5% мужчин,
46,5% женщин, 0,9% детей. Причины смертности: болезни системы кровообращения –
50,1%, травмы, отравления – 6,2%, органов дыхания – 1,8%. Прирост постоянного
населения – 4,3%, детей до 14 лет – 21780 (прирост на 0,23%), подростков 15–17
лет – 6837 (0,34%), взрослых от 18 лет и старше – 121283 (0,21%). Показатель
естественного прироста – минус 6,51.
По состоянию на 1 января 2007 г. в
районе проживают 150,58 тыс. человек, в том числе трудоспособного – 95,08 тыс.,
старше трудоспособного – 34,20 тыс. человек.
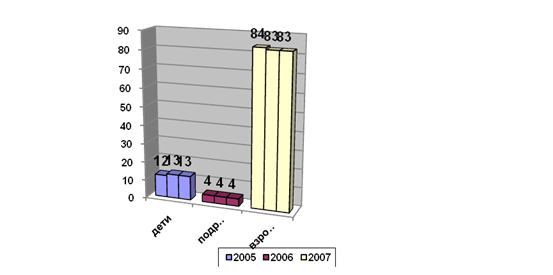
Рисунок 2.5 – Соотношение возрастных
категорий населения Красногорского муниципального района в 2005 – 2008 гг., %
В 2006 г. в Красногорском районе родился
1401 ребенок, рождаемость повысилась на 1,2%. Умерло 2415 чел.: 54% мужчины,
46% женщины. Основные причины – болезни системы кровообращения (59%),
новообразования (15%), болезни органов пищеварения (4,2%), органов дыхания
(2,4%). Показатель естественного прироста – минус 6,7.
На 1 января 2008 г. в районе проживало 151,5 тыс. человек, в том числе
моложе трудоспособного возраста 21,8 тыс. человек, трудоспособного возраста – 96,1
тыс. человек и старше трудоспособного – 33,6 тыс. человек.
В 2007 г. родилось 1512 человек, умерло
2565, из них 56% мужчины, 44% женщины, 7% дети. Основные причины смертности – болезни
системы кровообращения, новообразования, травмы, отравления. Рождаемость
повысилась на 7,9%, естественный прирост населения отрицательный – минус 6,5.
На 1 января 2009 г. в районе
проживало 151,3 тыс. человек, в том числе моложе трудоспособного возраста 24,3
тыс. человек, трудоспособного возраста – 99,3 тыс. человек и старше
трудоспособного – 31,5 тыс. человек[41].
В 2008 г. родилось 1548 детей. По
сравнению с 2004 годом количество родившихся увеличилось на 217 детей. Отрицательное
значение показателя естественного прироста, то есть естественной убыли, из года
в год уменьшается.[42]
Ежемесячные показатели динамики
численности населения Красногорского района в 2008 г. показаны в таблице 2.4 и
рис. 2.6.
Таблица 2.4. Динамика демографических
показателей Красногорского муниципального района за 2008 г., чел.
|
|
янв |
фев |
мар |
апр |
май |
июн |
июл |
авг |
сен |
окт |
ноя |
дек |
Итого
|
| смерт-ность |
218 |
183 |
216 |
199 |
201 |
175 |
180 |
193 |
183 |
203 |
229 |
190 |
2370
|
| рождае-мость |
115 |
116 |
157 |
110 |
122 |
130 |
154 |
104 |
119 |
158 |
126 |
137 |
1548
|
| естеств. прирост |
-103 |
-67 |
-59 |
-89 |
-79 |
-45 |
-26 |
-89 |
-64 |
-45 |
-103 |
-53 |
-833
|
Показатель рождаемости в Красногорском
районе практически в течение всего анализируемого периода возрастает, только в
2008 году рождаемость незначительно снизилась. Смертность на 1000 чел.
составила: в 2005 г. – 15,8%, в 2006 г. – 16,01%, в 2007 г. – 17,05%, в 2008 г.
– 15,66%.
Отметим, что в течение всего
анализируемого периода показатель смертности превышает показатель рождаемости,
что свидетельствует об естественной убыли населения в районе. Это является фактором,
отрицательно характеризующим показатели демографической ситуации в районе.
Мерами по исправлению данной ситуации
могут быть: улучшение медицинского обеспечения населения, особенно пенсионного
возраста, стимулирование рождаемости (повышение пособий по беременности и родам
за счет республиканского бюджета, увеличение продолжительности оплачиваемого
отпуска по беременности и родам, проведение семинаров и консультаций с молодыми
семьями).
Анализ динамики демографических
показателей представляется неполным без исследования причин смертности
населения. Структура смертности в районе представлена в табл. 2.5.
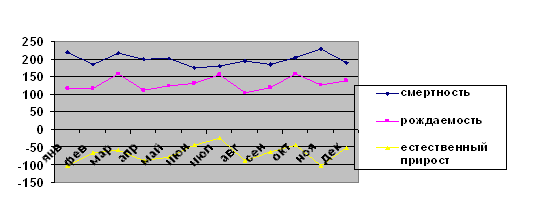
Рис. 2.6 – Динамика рождаемости и
смертности населения Красногорского муниципального района
Таблица 2.5. Структура причин смертности в
Красногорском муниципальном районе в 2008 году
| № п/п |
Причины смерти |
Процент |
| 1 |
болезни системы кровообращения |
56,4 |
| 2 |
злокачественные новообразования |
17 |
| 3 |
несчастные случаи и отравления, травмы |
9,6 |
| 4 |
болезни органов пищеварения |
4,3 |
| 5 |
болезни органов дыхания |
2,9 |
|
Итого:
|
100
|
Структура причин смертности населения
Красногорского района показана на рисунке 2.7.
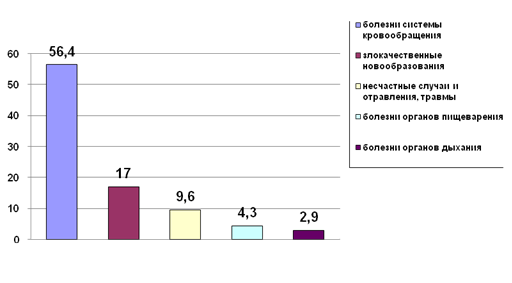
Рисунок 2.7 – Структура смертности
населения Красногорского района, %
Таким образом, демографические процессы в
Красногорском районе характеризуются следующими тенденциями: в районе
наблюдается рост рождаемости, однако в течение всего анализируемого периода
рождаемость ниже смертности, т.е. в районе наблюдается естественная убыль
населения. Проведенное исследование привело к выводу, что основной причиной
смертности населения в Красногорском районе являются болезни системы
кровообращения. Также значительную долю в причинах смертей имеют
злокачественные новообразования и несчастные случаи и отравления, травмы.
Следовательно, основное направление повышения эффективности системы
здравоохранения в районе должно быть повышение эффективности лечебных
мероприятий, связанных с болезнями системы кровообращения.
2.3 Анализ заболеваемости населения
Красногорского района
Заболеваемость населения Красногорского
района характеризуется обращаемостью в лечебно-профилактические учреждения. Эти
данные отражены в табл. 2.6.
Как видно из данных табл. 2.6, в течение
всего анализируемого периода возрастают показатели, характеризующие уровень
заболеваемости населения, что отрицательно характеризует состояние системы
здравоохранения в Красногорском районе Московской области.
Таблица 2.6. Заболеваемость населения
общая
| Показатели |
2007 |
2008 |
2007 |
2008 |
2008 г. к 2007 г. |
| Абсолют. число |
На 1000 населения соотв. возраста |
Абсолют. число |
На 1000 населения соотв. возраста |
| Заб-ть детей по обращению в АПУ |
33306 |
39466 |
1790,01 |
2090,69 |
6160 |
300,68 |
| Заб-ть подростков по обращению в АПУ |
8000 |
9677 |
1350,21 |
1767,81 |
1677 |
417,6 |
| Заб-ть взрослых по обращению в АПУ |
133740 |
141453 |
1062,56 |
1114,03 |
7713 |
51,47 |
|
Заб-ть по обращению всего
|
175046
|
190596
|
1163,9
|
1259,51
|
15550
|
95,61
|
| Госпитализировано детей (0–17 лет) |
4182 |
4514 |
170,49 |
185,37 |
332 |
14,88 |
| Госпитализировано взрослых |
20043 |
24582 |
159,24 |
193,59 |
4539 |
34,35 |
|
Госпитализировано всего
|
24225
|
29096
|
161,07
|
192,27
|
4871
|
31,2
|
Сравнительный уровень заболеваемости по
возрастным категориям на 1000 человек приведены в нижеследующих таблицах 2.7 –
2.9.
У взрослого населения преобладает
заболеваемость органов дыхания – это одно из самых легкопередаваемых
заболеваний. Число заболевших растет в основном из-за вынужденного тесного
общения в общественных местах (транспорт, магазины, аптеки). В заболеваемости
взрослых также наблюдается рост числа травм и отравлений – 14695 (в 2007 г. – 13775),
в то же время снизилось число заболевания органов кровообращения на 7,3% – 20496
(в 2008 г. – 22110).
Таблица 2.7. Сравнительная заболеваемость
взрослых (на 1000 соотв. возр.)
|
|
2007 г. |
2008 г. |
Изменения |
| Болезни органов дыхания |
198,7 |
228,8 |
15,1% |
| Болезни системы кровообращения |
175,7 |
161,4 |
-8,1% |
| Травмы и отравления |
109,4 |
115,7 |
5,8% |
| Болезни костно-мышечной системы |
76,6 |
94,1 |
22,1% |
| Болезни глаза |
70,4 |
66,2 |
-6,0% |
| Болезни органов пищеварения |
55,8 |
60,5 |
8,4% |
| Новообразования |
61,8 |
66,6 |
7,8% |
| Болезни мочеполовой системы |
50,6 |
54,6 |
7,9% |
| Болезни нервной системы |
44,6 |
28,2 |
-36,7% |
|
Всего
|
844
|
876
|
3,9%
|
Структуру заболеваемости взрослых в 2007 и
2008 годах приведем на рис. 2.8.
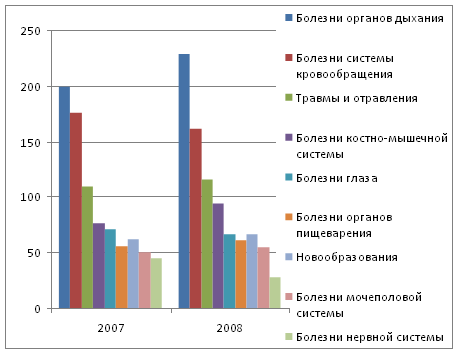
Рис. 2.6 – Структура заболеваемости
взрослых в 2007 – 2008 годах
Как видно из приведенных данных,
наибольшую долю в структуре заболеваемости взрослых занимают болезни органов
дыхания и болезни системы кровообращения. Кроме того, значительное место в
структуре заболеваемости взрослых занимают травмы и отравления. Таким образом,
для повышения эффективности системы здравоохранения в области заболеваемости
взрослых необходимо внедрение систем профилактики болезней органов дыхания (в
большинстве случаев – это заболевание туберкулезом, т.е. необходимо
строительство противотуберкулезного диспансера для взрослых) и болезней системы
кровообращения, для чего необходимо обновление кардиологического оборудования
районной больницы и других медицинских учреждений. Профилактика снижения
количества травм и отравлений должна заключаться в проведении мероприятий по
обучению технике безопасности, правилам дорожного движения, контролю
поступающих в торговлю продуктов и т.д.
Таблица 2.8. Сравнительная заболеваемость
детей (на 1000 соотв. взр.)
|
|
2007 г. |
2008 г. |
Изменения |
| Болезни органов дыхания |
935,4 |
1102,3 |
17,8% |
| Травмы и отравления |
144 |
141,3 |
-1,9% |
| Болезни костно-мышечной системы |
36,2 |
26,4 |
-27,1% |
| Болезни органов пищеварения |
102,3 |
109,0 |
6,5% |
| Болезни кожи |
47,9 |
57,5 |
20,0% |
| Инфекционные болезни |
81,1 |
87,5 |
7,9% |
| Болезни глаза |
87,8 |
128,1 |
45,9% |
| Отдельные состояния, возникающие в перинатальном периоде |
73,3 |
110,1 |
50,2% |
| Болезни уха |
39,7 |
38,7 |
-2,5% |
| Психические расстройства |
38,5 |
37,3 |
-3,1% |
| Болезни нервной системы |
30,7 |
29,8 |
-2,9% |
|
Всего
|
1790
|
1868
|
4,4%
|
Как следует из данных табл. 2.8 в
структуре заболеваемости детей заметен рост уровня заболеваемости по отдельным
состояниям, возникающим в перинатальном периоде, также высок рост уровня
заболеваемости по болезням глаз и кожи. Наибольшее снижение произошло по уровню
заболеваемости болезнями костно-мышечной системы и болезней органов дыхания.
Структуру заболеваемости детей в 2007 и
2008 годах приведем на рис. 2.9.
Анализируя данные таблицы 2.8 и рис. 2.9,
можно отметить, что, также, как и в случае с заболеваемостью взрослых,
наибольший удельный вес приходится на болезни органов дыхания, в связи с чем
проблема с организацией специализированных лечебных учреждений, ориентированных
на лечение органов дыхания, представляется еще более острой. Также можно
отметить относительно высокий уровень заболеваемости болезнями органов
пищеварения и травм и отравлений.
Меры профилактики травм и отравлений для
детей мало отличаются от мер, применяемых для профилактики травм и отравлений у
взрослых. Необходимо проведение в учебных учреждений занятий по безопасности
жизнедеятельности, проведение специальных занятий, способствующих четкому
усвоению правил дорожного движения. Профилактика отравлений у детей заключается
в объяснении, какие продукты не желательно употреблять в пищу, обучение
правилам распознавания несъедобных ягод и грибов.
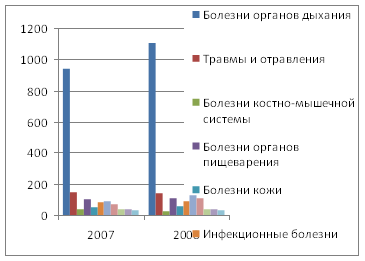
Рис. 2.9 – Структура заболеваемости детей
в 2007 – 2008 годах
Профилактика заболеваний органов
пищеварения во многом связана с обучением родителей правилам приготовления и
хранения продуктов, предназначенных для детей.
Таблица 2.9. Сравнительная заболеваемость
подростков (на 1000 соотв. возр.)
|
|
2007 г. |
2008 г. |
Изменения |
| Болезни костно-мышечной системы |
87,8 |
82,2 |
-6,4% |
| Болезни органов дыхания |
449,1 |
680,4 |
51,5% |
| Болезни глаза |
168,4 |
173,1 |
2,8% |
| Травмы и отравления |
198,3 |
187,1 |
-5,6% |
| Болезни органов пищеварения |
94,5 |
138,4 |
46,5% |
| Болезни кожи |
78,5 |
83,1 |
5,9% |
| Болезни эндокринной системы |
13,2 |
20,4 |
54,5% |
| Болезни мочеполовой системы |
52,8 |
92,2 |
74,6% |
| Болезни нервной системы |
54,9 |
62,2 |
13,3% |
| Инфекционные болезни |
29,9 |
41,2 |
37,8% |
| Болезни системы кровообращения |
26,5 |
54,9 |
107,2% |
|
Всего
|
1350
|
1615
|
19,6%
|
Структуру заболеваемости подростков в 2007
и 2008 годах приведем на рис. 2.10.
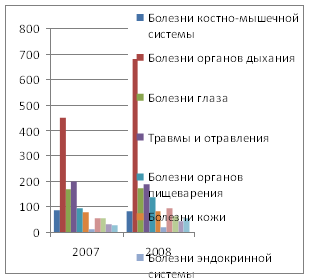
Рис. 2.10 – Структура заболеваемости
подростков в 2007 – 2008 годах
Таким образом, в 2008 году у подростков
произошел рост заболеваемости болезнями системы кровообращения (более, чем в 2
раза). Также значительный рост произошел по показателям заболеваемостью
болезнями мочеполовой, эндокринной систем и органов пищеварения. Незначительное
снижение произошло по показателям заболеваемостью болезнями костно-мышечной
системы, а также травм и отравлений. В целом необходимо отметить, что по уровню
заболеваемости именно у подростков наблюдаются наихудшие показатели, снижение
уровня заболеваемости есть только по двум видам болезней и они очень
незначительны.
Также, как и в других возрастных
категориях, у подростков значительна доля заболеваемости болезнями органов
дыхания. Таким образом, проблема с заболеваемостью болезнями органов дыхания
является общей для всего района по всем возрастным группам, в связи с чем
организация противотуберкулезного диспансера в районе представляется остро
необходимой.
Заболеваемость населения Красногорского района по обращаемости в
лечебно-профилактические учреждения в 2008 г. увеличилась на 8,9% и составила
190596 (в 2007 г. – 175046); заболеваемость детей увеличилась на 18,5% и
составила 39466 (в 2007 г. – 33306); заболеваемость подростков увеличилась на
20,9% и составила 9677 (в 2007 г. – 8000); заболеваемость взрослых увеличилась
на 5,8%, составила 141453 (в 2007 г. – 133740).
В структуре заболеваемости важнейшими
неэпидемическими болезнями необходимо отметить рост злокачественных
новообразований на 5,4%, что составляет 527 случаев (в 2007 г. – 500), рост
заболеваемости сифилисом на 30% – 160 случаев (2007 г. – 123). По сравнению с
2007 г. выросла заболеваемость психическими расстройствами в 1,6 раза – 122
случая (2007 г. – 74).
В 2008 г. на территории Красногорского
района было зарегистрировано 31331 случай инфекционных и паразитарных
заболеваний, что на 20,6% ниже уровня 2007 г. (табл. 2.10).
Таблица 2.10. Заболеваемость инфекционными
болезнями
| Нозологические формы инфекционных болезней |
2007 год |
2008 год |
| абс. |
на 100 тыс. |
абс. |
на 100 тыс. |
| Брюшной тиф |
1 |
0,66 |
2 |
1,3 |
| Др. сальмонеллезные инфекции |
39 |
25,9 |
41 |
27,1 |
| Бактериальная дизентерия |
32 |
21,3 |
32 |
21,1 |
| ОКИ установленной этиологии |
33 |
21,9 |
38 |
25,1 |
| ОКИ неустановленной этиологии |
575 |
382,3 |
817 |
539,9 |
| Вирусный гепатит «А» |
25 |
16,6 |
29 |
19,2 |
| Вирусный гепатит «В» |
20 |
13,3 |
11 |
7,3 |
| Вирусный гепатит «С» |
36 |
23,9 |
11 |
7,3 |
| Хронические вирусные гепатиты (впервые установленные) |
31 |
20,6 |
30 |
19,8 |
| Коклюш |
19 |
12,6 |
21 |
13,9 |
| Корь |
21 |
14 |
1 |
0,66 |
| Краснуха |
77 |
51,2 |
48 |
31,7 |
| Паротит эпидемический |
10 |
6,6 |
7 |
4,6 |
В структуре инфекционной заболеваемости
85,3% составляет заболеваемость гриппом и ОРВИ. Из 47 нозологических норм в 2008
г. на территории района регистрировались 27 инфекционных заболеваний. По
сравнению с 2007 годом произошло снижение показателей заболеваемости по 9
нозологическим нормам: по вирусному гепатиту «В» – на 82%, по вирусному
гепатиту «С» – в 3,3 раза, по кори – в 21 раз, по краснухе – на 60%, по
паротиту эпидемическому – на 42%, по гриппу на 20%.
В 2008 г. было зарегистрировано 103 вновь
выявленных ВИЧ-инфицированных, родилось от ВИЧ-инфицированных матерей 13 детей
(всего под наблюдением 65 детей).
Таблица 2.11. Работа с больными ВИЧ-инфекцией
в 2008 г.
| Оказанная помощь |
Из числа сост. под диспансерным наблюдением больных
ВИЧ-инфекцией |
В том числе из взятых под диспансерное наблюдение в 2008 г. |
| Всего |
0–7 лет |
8–14 лет |
15–17 лет |
Всего |
0–7 лет |
8–14 лет |
15–17 лет |
| Прошли обследование |
228 |
4 |
|
|
51 |
2 |
|
|
| Госпитализировано по поводу ВИЧ |
95 |
2 |
|
|
8 |
1 |
|
|
| из них 2 и более раз в год |
20 |
|
|
|
2 |
|
|
|
| Получали антивирусную терапию всего |
36 |
2 |
|
|
17 |
1 |
|
|
| из них высокоактивную терапию (ВААРТ) по протоколам |
36 |
2 |
|
|
17 |
1 |
|
|
| в т.ч. потребители наркотиков |
18 |
|
|
|
10 |
|
|
|
| получили лечение туберкулеза |
1 |
|
|
|
1 |
|
|
|
| заменялись препараты из-за непереносимости |
2 |
|
|
|
|
|
|
|
| заменялись препараты из-за неэффективности |
|
1 |
|
|
|
|
|
|
| умерли |
3 |
|
|
|
2 |
|
|
|
| лечение прервано из-за отказа пациента |
1 |
|
|
|
|
|
|
|
| возобновлено лечение после перерыва |
1 |
1 |
|
|
|
|
|
|
| всего получали лечение туберкулеза |
8 |
|
|
|
4 |
|
|
|
| получали химиопрофилактику |
6 |
1 |
|
|
2 |
1 |
|
|
| из числа умерших проведено вскрытий |
1 |
|
|
|
|
|
|
|
Всего зарегистрировано лиц, в крови
которых при исследовании выявлены антитела к ВИЧ – 1065, в т.ч. дети 0–7 лет –
4, дети 8–14 лет – 0, дети 15–17 лет – 0, мужчины – 707, жители города – 751.
В 2008 г. было зарегистрировано на 50,9%
больше заболеваний туберкулезом по сравнению с 2007 г., что связано с
увеличением количества приезжих. В то же время общая заболеваемость туберкулезом
по Красногорскому району ниже среднего по Московской области. Заболеваемость
детей снизилась с 20,4 на 100 тыс. детского населения до 12,3. Смертность от
туберкулеза снизилась в 2 раза (2007 г. – 12, 2008 г. – 5,28) (рис. 2.10).
Таким образом, заболеваемость по району в
течение анализируемого периода возросла, что свидетельствует о проблемах в
организации системы здравоохранения. При этом наихудшая динамика по
заболеваемости у подростков.
Показатели заболеваемости по обращаемости
в амбулаторно-поликлинические учреждения за 2008 г. заметно увеличились по
сравнению с показателями за 2007 г. по всем возрастным категориям. Увеличение
общей заболеваемости объясняется проведением дополнительной диспансеризации, а
также улучшением выявляемости заболеваний в связи с применением современных
методов диагностики.
2.4 Характеристика Управления
здравоохранения Красногорского района
В состав муниципальной системы
здравоохранения входят предприятия, учреждения и организации, находящиеся в
муниципальной собственности и осуществляющие деятельность по медицинскому
обслуживанию и лекарственному обеспечению населения, производству товаров и
услуг медицинского назначения, а также муниципальные органы, осуществляющие
управление данной деятельностью[43]. По состоянию на сегодняшний день
муниципальная система здравоохранения выполняет основной объем медицинского
обслуживания населения. Подавляющее большинство данной деятельности
осуществляется в рамках обеспечение государственных гарантий бесплатного
медицинского обслуживания и финансируется за счет местных бюджетов и
обязательного медицинского страхования.
В своей деятельности в Красногорском
районе Московской области медицинские учреждения руководствуется
законодательством РФ, решениями Московского областного Совета народных
депутатов, постановлениями и распоряжениями Администрации Московской области.
С 1-го января 2006 г. вступил в действие Закон о здравоохранении в Московской области[44].
Настоящий Закон разграничивает полномочия между органами государственной власти
Московской области в сфере охраны здоровья граждан в Московской области, а так
же регулирует правовые, организационные и финансовые особенности обеспечения в
Московской области дополнительных гарантий реализации права граждан на охрану
здоровья. Законом определяются принципы и источники финансирования
подмосковного здравоохранения, подробно изложены механизмы организации
различных видов медицинской помощи, включая специализированную и дорогостоящую.
Отдельно прописаны государственные гарантии предоставления бесплатной
медицинской помощи.
Согласно данному Закону, координация
деятельности органов, учреждений и организаций, входящих в систему
здравоохранения Московской области, осуществляется Правительством Московской
области. Защита прав граждан при получении медицинской помощи на территории
Московской области осуществляется (согласно ст. 22):
– Московской областной Думой;
– Правительством Московской области;
– Московским областным фондом
обязательного медицинского страхования;
– органами местного самоуправления
муниципальных образований МО;
– органами управления системы
здравоохранения;
– профсоюзными и иными общественными
организациями;
– управлением государственной
инспекции по торговле, качеству товаров и защите прав потребителей по Московской
области.
К полномочиям Губернатора Московской
области в сфере здравоохранения относятся обеспечение и защита конституционных
прав граждан на охрану здоровья.
Главная цель муниципального
здравоохранения – удовлетворение потребностей населения в услугах сферы
здравоохранения, отнесенных к предметам ведения местного самоуправления, на
уровне не ниже государственных минимальных социальных стандартов. В конкретных
условиях могут формироваться локальные цели, например, удовлетворение
потребностей населения в услугах здравоохранения на принципах общедоступности,
соблюдение гарантий предоставления объемов медицинских услуг
(лечебно-профилактических, оздоровительных и т.д.), обеспечение их качества и
т.п.[45]
Муниципальная система здравоохранения включает в себя находящиеся в
муниципальной собственности лечебно-профилактические и иные учреждения системы
здравоохранения, ведомственные учреждения (как переданные, так и не переданные
в муниципальную собственность), фармацевтические учреждения, располагающиеся на
территории муниципального образования, а также органы муниципального управления
охраной здоровья населения. По состоянию на сегодняшний день муниципальная
система здравоохранения выполняет основной объем медицинского обслуживания
населения. Подавляющее большинство данной деятельности осуществляется в рамках
обеспечения государственных гарантий бесплатного медицинского обслуживания и
финансируется за счет местных бюджетов и обязательного медицинского
страхования.
Одной из самых сложных проблем
муниципального здравоохранения является его финансирование, которое носит многоканальный
характер (Приложение 2)[46]. В качестве дополнительных источников
финансирования муниципального здравоохранения могут рассматриваться доходы от
ценных бумаг, банковские и другие кредиты, безвозмездные и благотворительные
взносы и пожертвования, иные источники, не запрещенные законодательством РФ.
является его финансирование, которое носит многоканальный
характер (Приложение 2)[46]. В качестве дополнительных источников
финансирования муниципального здравоохранения могут рассматриваться доходы от
ценных бумаг, банковские и другие кредиты, безвозмездные и благотворительные
взносы и пожертвования, иные источники, не запрещенные законодательством РФ.
Данная организационная структура относится
к типу линейно-функциональных структур. Данная структура является оптимальной в
условиях жесткой иерархии отношений, т.к. она обеспечивает точные потоки
деловой информации, исключает возможность принятия решений людьми, не
компетентными в данном вопросе.
2.5 Анализ сети медицинских учреждений
Красногорского района
В системе здравоохранении Красногорского
района работают кожно-венерологический диспансер, стоматологическая поликлиника
на 250 посещений, детская молочная кухня (для бесплатного обеспечения детей от
0 до 2 лет), женская консультация на 210 посещений, фельдшерско-акушерские
пункты, станция скорой медицинской помощи с двумя подстанциями на 75 тысяч
вызовов в год. Основная нагрузка ложится на городскую больницу №1 Красногорска,
где создана хорошая диагностическая база. Есть больница для долечивания, которая
расположена в поселке Петрово-Дальнее – включает стационар на 150 коек,
поликлинику на 250 посещений. С 1997 гола в Нахабине открыт хоспис, – это медицинское
учреждение для безнадежно больных людей, доживающих последние дни, поликлиника
– на 50 коек, 250 посещений. Ежегодно продолжаются ремонты, реконструкция
лечебно-профилактических учреждений, проведен капитальный ремонт инфекционного
отделения. Осуществлен перевод в капитально отремонтированное помещение
лаборатории имунно-ферментного анализа (СПИД-лаборатории), отделения
переливания крови.
Структура муниципальных
лечебно-профилактических учреждений
Красногорского муниципального района:
– МЛПУ «Красногорская городская
больница № 1»;
– МЛПУ «Красногорская городская
больница № 2»;
– На базе МЛПУ «Красногорская
городская больница № 2»:
– «Путилковская
амбулатория»;
– «Архангельская амбулатория»;
– ФАП «п. Новый».
– МЛПУ «Красногорская городская
больница № 3»;
– На базе МЛПУ «Красногорская
городская больница № 3»:
– Противотуберкулезный
диспансер;
– Психо-неврологический
диспансер;
– Онкологический диспансер;
– Акушерское
отделение;
– Женская
консультация;
– «Марьинская
амбулатория»;
– «Ново-Никольская амбулатория»,
– ФАП
«п. Светлые горы».
– МЛПУ «Нахабинская городская
больница»
– На базе МЛПУ «Нахабинская городская
больница»:
– Стационарное
отделение, ФАП «д. Козино».
– МЛПУ
«Петрово-Дальневская участковая больница»;
– На базе МЛПУ «Петрово-Дальневская
участковая больница»:
– ФАП
«п. Истра»,
– ФАП «с. Ильинское-Усово»,
– ФАП «с. Николо-Урюпино».
– МЛПУ
«Опалиховская городская поликлиника»;
– МЛПУ «Стоматологическая
поликлиника»;
– МЛПУ Красногорская станция скорой
медицинской помощи.
На территории района расположены 3-й
Центральный военный клинический госпиталь им. А.А. Вишневского, 5-й
Центральный военный клинический госпиталь Министерства обороны РФ, Московская
городская клиническая онкологическая больница № 62, объединенная больница
«Отрадное», ведомственный санаторий «Архангельское» и санаторий «Отрадное»
мэрии г. Москвы.
Амбулаторно-поликлиническая помощь
оказывается по 32 специальностям, стационарная – по 22 профилям. Все
лечебно-профилактические учреждения в своем составе имеют
клинико-диагностические лаборатории, рентгено-флюрографические установки,
кабинеты функциональной диагностики, ультразвуковые аппараты,
физиотерапевтические кабинеты, кабинеты рефлексотерапии, лечебной физкультуры,
логопедический, отделом переливания крови с объёмом заготовки 1500 литров в год. В районе функционируют 6 стационаров дневного пребывания больных, 14 муниципальных
аптек, реорганизованных путем слияния в муниципальное унитарное предприятие
«Аптечная сеть Красногорского района».
2.6 Анализ кадрового обеспечения учреждений
здравоохранения Красногорского района
В медицинских учреждениях Красногорского
района в среднем работает в шесть раз больше женщин, чем мужчин. На начало 2007
года в системе здравоохранения работало 11% населения Красногорского района,
что на 3% выше, чем в 2005 году. Проанализируем обеспеченность медицинским
персоналом за последние несколько лет.
В общую численность врачей
включаются все врачи с высшим медицинским образованием, занятые в лечебных,
санитарных организациях, учреждениях социального обслуживания населения,
научно-исследовательских институтах, учреждениях по подготовке кадров, в
аппарате органов здравоохранения и др. В общую численность среднего
медицинского персонала включаются все лица со средним медицинским
образованием, занятые в лечебных, санитарных организациях, учреждениях социального
обслуживания населения, дошкольных учреждениях, школах и др.
Таблица 2.12.. Кадровая ситуация в ЛПУ
Красногорского муниципального района
| Показатели |
Врачи |
Средний медицинский персонал |
|
|
2007 г. |
2008 г. |
2007 г. |
2008 г. |
| Число штатных должностей |
794 |
798 |
1560 |
1592 |
| Число занятых должностей |
751 |
762 |
1524 |
1549 |
| Число вакантных должностей |
32 |
37 |
36 |
36 |
| Укомплектованность должностей (%) |
96 |
95 |
98 |
97 |
| Число физических лиц |
431 |
444 |
810 |
851 |
| В т.ч пенсионного возраста |
157 |
159 |
218 |
222 |
| Дефицит кадров |
352 |
354 |
750 |
741 |
| Обеспеченность на 10000 нас. |
29 |
28 |
54 |
56 |
| Укомплектованность физ. лиц. (%). |
55 |
56 |
52 |
53 |
| Коэффициент совместительства |
1,74 |
1,7 |
1,9 |
1,8 |
Рисунок 2.12 – Динамика кадрового
обеспечения ЛПУ, чел.
В системе здравоохранения работало 30%
врачей пенсионного фонда. Дефицит кадров врачей увеличился на 2,6%, среднего
медицинского персонала уменьшился на 0,2%.
Обращаемость к скорой медицинской помощи
увеличилась на 10,1% по сравнению с 2004 годом, число обслуженных выездными
бригадами сельских жителей увеличилась на 21%, число выездов к детям на 15,5%.
Обеспеченность (на 10 тыс. населения) врачами
увеличилась на 0,3%, средним медперсоналом уменьшилась на 3,4%, младшим – на
5,1%. Имеют сертификат специалиста 89,6% врачей и 65% средних медицинских
работников, врачей высшей категории – 25,5%, первой -22,1%; среднего
медицинского персонала высшей категории – 37,8%, первой – 19,9%.
Недостаточная укомплектованность
сохраняется за счет врачей и мед. сестер участковой службы. Аттестованных
врачей в районе 48,1%, среднего медицинского персонала – 56,8%. 89,7% врачей и
70,2% средних мед. работников имеют сертификат специалиста. Средняя стоимость
медицинского обслуживания составляла: одного посещения в
лечебно-профилактическом учреждении – 150,7 руб., лечения одного больного в
дневном стационаре – 3246,2 руб., медикаментов – 132,9 руб.
Таблица 2.13. Персонал, имеющий сертификат
специалиста
| Годы |
Врачи (чел) |
Сертификат (чел) |
Средний мед. персонал (чел) |
Сертификат (чел) |
| 2005 |
492 |
403 |
946 |
567 |
| 2006 |
496 |
436 |
914 |
585 |
| 2007 |
493 |
442 |
904 |
588 |
| 2008 |
507 |
455 |
954 |
670 |
Рисунок 2.13 – Динамика сертифицированных
мед. специалистов, чел.
Соотношение врачей к среднему медицинскому
персоналу – 1:2. Несмотря на почти постоянную величину
укомплектованности врачами и медицинским персоналом, дефицит кадров остается
одной из важных проблем, которая составляет: врачи – 354 человека; средний
медицинский персонал – 741 человек. Коэффициент совместительства остается на
уровне прошлого года и составляет 1,7 для врачей и 1,8 для медицинских сестер.
Число вакантных должностей увеличивается только для врачей.
2.7 Анализ материально-технической базы
медицинских учреждений Красногорского района
В Красногорском районе все лечебно-профилактические
учреждения уже на протяжении многих лет остаются в изначально построенных для
них зданиях, соответственно, некоторые требуют ремонта либо реконструкции
(табл. 2.14).
Таблица 2.14. Техническое состояние зданий
ЛПУ в городских и сельских поселениях
| Наименование ЛПУ |
Число зданий |
Из всех зданий |
| Всего |
Основных * |
Вспомогат. ** |
находятся в аварий. сост. |
требуют реконструкции |
требуют кап. ремонта |
| число зданий |
наим. объекта |
число зданий |
наим. объекта |
число зданий |
наим. объекта |
| МЛПУ КГБ № 1 |
8 |
5 |
3 |
|
|
1 |
паталогоанатом. отд. |
|
|
| МЛПУ КГБ № 2 |
8 |
7 |
1 |
|
|
|
|
|
|
| МЛПУ КГБ № 3 |
11 |
3 |
- |
|
|
|
|
11 |
|
| МЛПУ НГБ |
5 |
4 |
1 |
1 |
хоспис |
|
|
1 |
хоспис |
| МЛПУ П-Д Уч. Б-ца |
3 |
2 |
1 |
|
|
|
|
|
|
| МЛПУ станция скорой МП |
3 |
2 |
1 |
|
|
|
|
|
|
| МЛПУ Стоматол. п-ка |
1 |
1 |
|
|
|
|
|
|
|
| МЛПУ Опалих. п-ка |
1 |
1 |
|
|
|
|
|
|
|
| ИТОГО: |
40 |
25 |
7 |
1 |
хоспис |
1 |
|
12 |
хоспис |
* – здания,
в которых установлены больничные койки или ведется амбулаторный прием, а также
проводятся лабораторные, диагностические и др. исследования
** – прочие здания (прачечная, пищеблок и
др.)
2005 г. – За счет средств бюджета средств обязательного
медицинского страхования проведен ремонт отделений стационаров и кабинетов
поликлиник. Приобретено медицинского оборудования в целом по району на 27 млн.
418 тыс. руб. Право на льготное получение лекарств имели 36300 граждан района
(25,2% от общего числа жителей), в том числе ветеранов 15054.
2006 г. – За счет средств бюджета и предпринимательской
деятельности произведен ремонт в КГБ № 1 приемного, неврологического, других
отделений стационара и кабинетов поликлиники, инженерных коммуникаций, а также
в КГБ № 2,3. Приобретено медицинского оборудования на сумму 27 млн. 337 тыс.
руб. В КГБ № 1 установлен автономный источник питания для бесперебойной работы
стационара.
2007 г. – Бюджетные средства расходовались по статьям:
приобретение оборудования, текущий и капитальный ремонт, бесплатное
зубопротезирование льготных категорий, слухопротезирование и т.д. За счет
средств муниципального образования приобретено медицинского оборудования на
сумму свыше 41 млн руб. В рамках национального проекта «Здоровье» в
муниципальные лечебно-профилактические учреждения района поступило 46 единиц
диагностического оборудования оплаченного из средств федерального бюджета на
общую сумму, превышающую 17 млн руб.
В 2008 г. за счет средств
местного бюджета приобретено медицинское оборудование на сумму 62 млн. руб.,
проведены ремонтные работы на сумму 69 млн. рублей. В 2008 году проведен
капитальный ремонт кардиологического и неврологического отделений с
оборудованием блоков интенсивной терапии в первой городской больнице, начата
реконструкция хосписа Нахабинской городской больницы, проведены ремонтные
работы в сельских фельдшерско-акушерских пунктах. Открыто отделение гемодиализа
в первой городской больнице, где больные с почечной недостаточностью получают жизненно
необходимую помощь. Финансирование данной программы осуществляется за счет
областного бюджета.
Приведем в таблице состояние и развитие
материально-технической базы ЛПУ в сфере кап. строительства и реконструкции ЛПУ
в городских и сельских поселениях за счет всех источников финансирования.
Таблица 2.15. Расходы на приобретение
оборудования муниципальных учреждений здравоохранения (млн руб.)
|
|
2005 г. |
2006 г. |
2007 г. |
2008 г. |
| Оборудование |
27,4 |
27,3 |
41 |
62 |
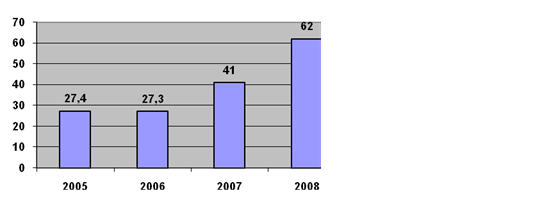
Рисунок 2.14 – Динамика расходов на приобретение
оборудования, млн руб.
Таблица 2.16. Развитие
материально-технической базы ЛПУ
| Наименование, местонахождение объекта |
Сроки строительства |
Мощность |
Фактически выполнено работ за год (тыс. руб.) |
Кассовый расход за год (тыс. руб.)* |
Источник финансирования |
Этап стр-ва (завершено, сдано в экспл., переход. на сл.
год) |
| Женская консультация |
2008–2013 |
350 |
429,8 |
429,8 |
Муницип. бюджет |
продолжается |
|
Итого:
|
|
|
|
2689,5
|
2698,5
|
|
* – при двух и более источниках
финансирования суммы расходов указываются раздельно
В целом материально-техническая база
учреждений здравоохранения в районе находится на удовлетворительном уровне и по
показателям значительно лучше ситуации в области.
2.8 Анализ лекарственного обеспечения
населения Красногорского района
Проведем анализ лекарственного обеспечения населения Красногорского
муниципального района за несколько лет.
Таблица 2.17. Расходы на лекарственное
обеспечение льготных категорий граждан
| Год |
2005 |
2006 |
2007 |
2008 |
| Сумма (млн руб.) |
32500 |
47083 |
99781 |
128603 |
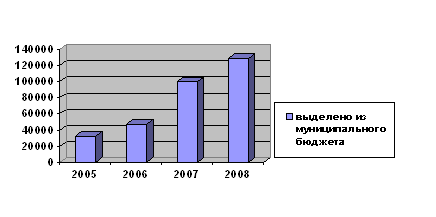
Рисунок 2.15 – Динамика выделяемых
бюджетных средств для льготных категорий граждан (млн. руб.)
2005 год. Право на льготное получение лекарств имели 36300
граждан района (25,2% от общего числа жителей), в том числе ветеранов 15054. Из
муниципального бюджета было выделено на льготное лекарственное обеспечение 32
млн. 500 тыс. руб.
2006 год. Выписано 161535 рецептов федеральным
льготникам и 27788 региональным. В ЛПУ введены программы, обеспечивающие
автоматическую выписку рецептов для льготников. Отпущено им лекарств на 11 млн.
649 тыс. 336 руб. из бюджета Московской области. Средняя стоимость одного
лекарственного средства, отпущенного по льготному рецепту, равна 342,8 руб.
(2004 год – 154,4 руб).
2007 год. Число федеральных
льготников, имеющих право на дополнительное лекарственное обеспечение,
составляло 11195 человек, региональных – 8269. В МЛПУ района было выписано
соответственно 187804 и 32020 рецептов. На эти цели израсходовано из
муниципального бюджета 99781612 руб. Средняя стоимость одного лекарства по
льготному рецепту по федеральной льготе – 605,18 руб., по региональной – 1243,79
руб.
2008 год. Количество лиц, имеющих право на дополнительное
лекарственное обеспечение по федеральной льготе, составило 10025 чел. (по
данным Пенсионного Фонда). За 2008 г. в аптечные организации района поступило
медикаментов:
– по федеральной льготе на сумму
57441,19 тыс. руб.;
– по региональной льготе – 45355,1
тыс. руб.
Аптеками района обслужено:
– по федеральной льготе 91781 рецепт
на сумму 57737,62 тыс. руб.;
– по региональной льготе 24386
рецептов на сумму 44221,33 тыс. руб.;
– 50% льгота – 1411 рецептов на сумму
155 тыс. руб.
В 2008 году льготники получили возможность
получать по бесплатным рецептам дорогие препараты. Средняя стоимость одной
упаковки лекарств, выписываемых по рецепту, увеличилась за год вдвое (раньше
средний льготный рецепт стоил 240 руб., теперь – 536 руб.). Особенно «повезло»
людям с редкими заболеваниями (онкологией, рассеянным склерозом, гемофилией):
теперь им выписывают хорошие и недешевые препараты, чего раньше не было.
Расходы на лекарственное обеспечение
льготных категорий граждан растут вместе с числом льготников.
2.9 Анализ финансового обеспечения системы
здравоохранения Красногорского района
Финансовые поступления в сферу
здравоохранения осуществляются из различных источников: из муниципального
бюджета, от отчислений медицинского страхования, от оказания платных услуг
(табл. 2.18).
2005 год. Финансирование из муниципального бюджета увеличилось на
25,7% по сравнению с 2004 г. и составило 373,5 млн. руб., по ОМС – на 13,4% и
составило 169,8 млн. руб. Платные услуги – 81,1 млн руб., рост на 24,8%.
2006 год. Бюджет здравоохранения составил 606,8 млн. руб., рост на
10,4% в сравнении с 2005 годом, в том числе на 10,8% увеличились поступления по
ОМС. Платные услуги немного ниже уровня 2005 г. (80,4 млн. руб.). Стоимость
медицинского обслуживания в среднем составляла: одного посещения в
лечебно-профилактическом учреждении – 132,2 руб., койко-дня в стационаре –
924,5 руб., одного дня питания – 78,5 руб., лечения одного больного – 16270
руб.
Таблица 2.18. Динамика финансирования
сферы здравоохранения по источникам поступления средств
(млн. руб.)
|
|
2005 г. |
удельный вес |
2006 г. |
удельный вес |
2007 г. |
удельный вес |
2008 г. |
удельный вес |
| Бюджет |
373,5 |
60 |
606,8 |
70 |
753 |
71 |
1101,2 |
76 |
| ОМС |
169,8 |
27 |
188,13 |
21 |
211,83 |
21 |
242,96 |
17 |
| Платные услуги |
81,1 |
13 |
80,4 |
9 |
87,72 |
8 |
98,68 |
7 |
| ИТОГО |
624,4
|
100
|
875,33
|
100
|
1052,55
|
100
|
1442,84
|
100
|
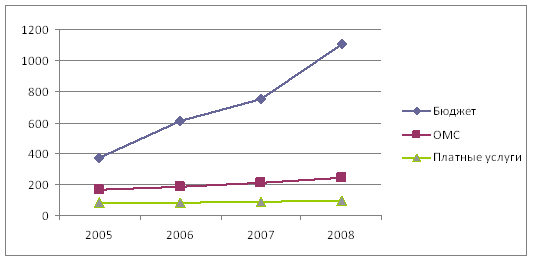
Рис. 2.16 – Динамика финансирования сферы
здравоохранения (млн руб.)
2007 год. Начата реализация основных задач национального
приоритетного проекта «Здоровье» в направлении усиления профилактики,
формирования у населения культуры здоровья, углубленной диспансеризации,
развития первичной медико-санитарной помощи и др. В реализации проекта
участвуют 6 муниципальных лечебно-профилактических учреждений района, для
укрепления их лечебно-диагностической базы из федерального бюджета поступило 46
ед. оборудования на сумму 17846425 руб. Консолидированный бюджет
здравоохранения по исполнению составил 753 млн. руб., на 12,6% увеличились
поступления по ОМС, платные услуги на 9,1%. Выдано 2265 родовых сертификатов,
на счета лечебных учреждений за счет этого поступило 6897 тыс. руб.
2008 год. Бюджет здравоохранения составил 1101,2 млн. руб., в том
числе: бюджет увеличился на 12,6%, ОМС – увеличилось на 14,7%, платные услуги –
на 12,5%. На счета лечебных учреждений по оплате родовых сертификатов поступило
более 10 млн. рублей. В рамках реализации национального проекта «Здоровье»
поставлено оборудования на общую сумму 13,5 млн. рублей.
Увеличились финансовые поступления из всех
источников. Наибольший рост произошел по платным услугам. Несмотря на
значительные финансовые вливания из бюджета, на все потребности системы
здравоохранения Красногорского района средств не хватает, поэтому органами
управления приветствуются создание служб коммерческого направления, снижающие
нагрузку на медицинский персонал муниципальных объектов здравоохранения, таких
как оказание платных услуг, дополнительные консультации специалистов и т.д.
2.10 Анализ деятельности амбулаторно-поликлинической
службы
2007 г. Мощность амбулаторно-поликлинических учреждений (АПУ) в
Красногорском районе составила около 4 тыс. посещений в смену. Число посещений
врачей в поликлинике и на дому уменьшилось в сравнении с 2005 г. на 13% и составило 1059093. Число мест в дневном стационаре – 59. Число проведенных в них
дней лечения уменьшилось на 3,1% – 18233, занятость одного койко-места
составила 309. Продолжали работать кабинеты медицинской профилактики – в
Красногорской горбольнице №1 и Нахабинской городской больнице.
Мощность амбулаторно-поликлинических
учреждений Красногорского района в 2008 г. составила 4000 посещений в
смену. Число посещений врачей в поликлинике и на дому увеличилось на 4,5% и
составило 1106315. Число проведенных в них дней лечения увеличилось на 21% – 22076,
занятость одного койко-места составила 374. В ЛПУ района работали школы
профилактики: в Красногорских городских поликлиниках № 1 и 2 – две школы для
больных сахарным диабетом, три – артериальной гипертонией, одна – бронхиальной
астмой (КГБ №2).
Таблица 2.19. Посещения в
амбулаторно-поликлинической сети
|
|
Посещения |
На 1 занятую должность |
На 1 жителя |
|
|
2007 г. |
2008 г. |
Изменения |
2007 г. |
2008 г. |
2007 г. |
2008 г. |
| Всего |
1 059 093 |
1 106 315 |
5,1% |
3273 |
3335 |
8,1 |
8,5 |
| Число посещений врачей |
1 059 093 |
1 106 315 |
4,5% |
3188 |
3302 |
7,0 |
7,3 |
| на дому |
84 135 |
84 212 |
0,1% |
253 |
251 |
0,6 |
0,6 |
| в поликлинике |
974 958 |
1 022 103 |
4,8% |
2934 |
3051 |
6,5 |
6,7 |
| из них |
| – по поводу заболеваний |
734 098 |
753 322 |
2,6% |
2209 |
2249 |
4,9 |
4,9 |
|
– профилактичес-
ких
|
324 995 |
352 993 |
8,6% |
978 |
1054 |
22,0 |
2,4 |
| Дневной стационар АПУ |
18 233 |
22 076 |
21,1% |
54,9 |
66,0 |
0,1 |
0,1 |
| Число посещений к стоматологу |
165 271 |
180 898 |
9,5% |
3593 |
3547 |
1,1 |
1,2 |
Отобразим структуру посещений
амбулаторно-поликлинической сети в 2007 – 2008 годах на рис. 2.17.
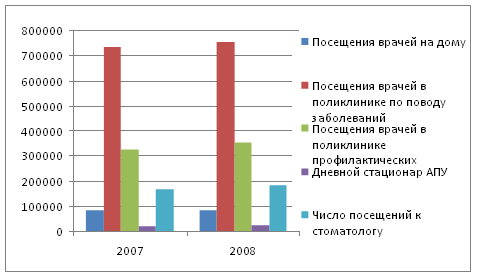
Рис. 2.17 – Структура посещений
амбулаторно-поликлинической сети в 2007 – 2008 годах
В 2007 г. всего сделано 1 059 093
посещений, что составило на 1 жителя 8,1 посещение (табл. 2.19). В 2008 г. было
сделано 1 106 315 посещений, и это составило на 1 жителя 8,5 посещений.
Увеличились посещения к стоматологам в 2008 году – на 9,5% в сравнении с тем же
периодом 2007 года, и количество посещений врачей в поликлинике – на 4,8% по
сравнению с 2008.
Таблица 2.20. Работа
лечебно-диагностических отделений
| Исследования |
Всего |
В поликлинике |
В стационаре |
| 2007 г. |
2008 г. |
% |
2007 г. |
2008 г. |
% |
2007 г. |
2008 г. |
| Физиотерапевтическое |
446803 |
482955 |
8,1 |
320850 |
356893 |
11,2 |
125953 |
126062 |
| ЛФК |
108770 |
109293 |
0,5 |
88383 |
95518 |
8,1 |
20387 |
13775 |
|
Рентгенологи-
ческое
|
103610 |
106719 |
3,0 |
69588 |
70044 |
0,7 |
34022 |
36675 |
| УЗИ |
103050 |
115365 |
12,0 |
57471 |
72723 |
26,5 |
45579 |
42642 |
| Функциональной диагностики |
84859 |
70715 |
-16,7 |
53259 |
47598 |
-10,6 |
31600 |
23117 |
| Лабораторных анализов |
340416 |
4020774 |
18,1 |
1728725 |
2071036 |
19,8 |
1675691 |
194973 |
| Эндоскопическое |
4909 |
4864 |
-0,9 |
2458 |
2411 |
-1,9 |
2451 |
2453 |
Из табл. 2.20 видно, что посещаемость
почти по всем направлениям характеризуется положительной динамикой, исключение
составляют только кабинет функциональной диагностики и эндоскопического
исследования.
2.11 Анализ деятельности стационаров
В 2008 г. в круглосуточных стационарах
Красногорского района проведено больными койко-дней – 307 105. В
стационарах района функционирует 1115 круглосуточных коек, в том числе
40 – для новорожденных, 5 – дневного пребывания в стационарах при
амбулаторно-поликлинических учреждениях. Принимаются меры по оптимизации
коечной мощности стационаров и их профилизация с учетом фактической потребности
населения в больничной помощи.
Сравнительный анализ работы коечного фонда
за 2007–2008 годы отражен в табл. 2.21.
Осуществляют свою работу стационары на
дому: в Красногорской городской больнице № 1, в Красногорской городской
больнице № 2, в Красногорской городской больнице № 3, в Петрово-Дальневской
участковой больнице, в Нахабинской городской больнице.
Таблица 2.21. Сравнительный анализ работы
коечного фонда
| Стационар |
Года |
Среднегодовое число коек |
Средняя занятость койки |
Средняя длительность пребывания |
Оборот койки |
Летальность (в%) |
| абс. |
изм. |
абс. |
изм. |
абс. |
изм. |
абс. |
| КГБ 1 |
2007 |
610 |
314,9 |
0,8% |
10,2 |
|
30,8 |
1% |
2,7 |
| 2008 |
610 |
312,4 |
10,2 |
30,6 |
3,1 |
| КГБ 2 |
2007 |
60 |
254,2 |
-4,0% |
7,6 |
-13% |
33,7 |
11% |
0,0 |
| 2008 |
60 |
264,8 |
8,7 |
30,3 |
0,0 |
| КГБ 3 |
2007 |
245 |
229,5 |
3,6% |
8,5 |
-1% |
26,9 |
4% |
0,6 |
| 2008 |
240 |
221,6 |
8,6 |
25,8 |
0,5 |
| ПДУБ |
2007 |
150 |
294,0 |
-3,4% |
14,3 |
0% |
20,6 |
-1,0% |
0,6 |
| 2008 |
150 |
304,5 |
14,6 |
20,8 |
0,4 |
| НГБ |
2007 |
50 |
0,0 |
|
0,0 |
|
0,0 |
|
0,0 |
| 2008 |
50 |
241,5 |
73,6 |
3,3 |
28,9 |
| РАЙОН |
2007 |
1115 |
289,2 |
1,2% |
10,1 |
-4,7% |
28,6 |
5,9% |
1,9 |
| 2008 |
1110 |
285,9 |
10,6 |
27,0 |
2,2 |
Таблица 2.22. Текущие затраты на
содержание круглосуточных коек стационаров
| Наименование ЛПУ |
Сред. стоимость содержания 1 койки в год |
Сред. стоимость 1 койко-дня |
Сред. стоимость лечения 1 больного |
Сред. стоимость медикаментов в день |
| 2007 |
2008 |
2007 |
2008 |
2007 |
2008 |
2007 |
2008 |
| МЛПУ КГБ № 1 |
313543,7 |
486674,9 |
1009,0 |
1545,4 |
10232,3 |
15824,7 |
133,0 |
147,36 |
| МЛПУ КГБ № 2 |
252783,0 |
355767,0 |
954,8 |
1399,8 |
8946,4 |
10567,3 |
122,4 |
148,8 |
| МЛПУ КГБ № 3 |
316220,0 |
431307,0 |
1167,1 |
1816,0 |
10038,7 |
15611,0 |
122,5 |
172,0 |
| МЛПУ П-Д Уч. Б-ца |
204368,7 |
287356,3 |
717,6 |
1043,1 |
10363,5 |
14781,7 |
95,0 |
136,0 |
| МЛПУ НГБ |
152162,4 |
|
630,1 |
|
5823,0 |
|
48,2 |
|
|
Всего по району
|
247815,6
|
390275,5
|
895,7
|
1451,1
|
9080,8
|
14196,2
|
104,2
|
151,0
|
Показатель средней занятости койки в году
зависит не только от структуры коечного фонда стационара, но и от его мощности,
типа, местонахождения, радиуса обслуживания и других факторов. Очень важным
моментом, оказывающим влияние на показатель работы койки в году, является
сложившаяся практика считать за 1 день работы койки день поступления и день
выписки больного. Отсюда получается, что чем больше оборот койки, тем меньше
число дней использования койки в году из-за большой частоты циклов поступления
и выписки.
Уменьшение на 5 среднегодового числа коек
по району не отразилось в существенном изменении показателей занятости коечного
фонда. Он по прежнему растет вместе с занятостью койки и длительностью
пребывания. В Красногорском муниципальном районе занятость койки в 2008 г.
составила 289,2 (в 2007 г. – 285,9). Основная причина недостаточной работы
заключается в том, что с декабря 2008 г. проводится капитальный ремонт
стационарного отделения (хоспис) в МЛПУ «Нахабинская городская больница».
Средняя длительность пребывания снизилась с 10,6 до 10,1 и таким образом,
оборот койки увеличился с 27,0 до 28,6. Наиболее высокая занятость койки
отмечается в травматологии, неврологии, хирурги (гнойной), и кардиологии.
В 2008 г. в стационарах дневного
пребывания пролечено 98 человек, в 2007 г. – 121 чел. Уменьшение
количества пролеченных больных связано с проводимой реструктуризацией коечного
фонда в МЛПУ КГБ № 3. За 2008 г. прооперировано 7604 человека, сделано 8720
плановых операций, 556 экстренных, 575 операций детям. В стационаре на дому
пролечено 97 больных (2007 г. – 107 чел.), что меньше на 9,3%.
Отмечается тенденция к уменьшению
госпитализации жителей Московской области в лечебные учреждения г. Москвы, что
приводит к увеличению объемов оказания стационарной медицинской помощи
муниципальными учреждениями здравоохранения.
2.12 Анализ деятельности скорой медицинской
помощи
Красногорская центральная станция скорой
помощи – это моноблок, где разместились все служебные помещения, гараж,
диспетчерская, мастерские с автономной котельной рядом. Радиус обслуживания
очень большой – все населенные пункты вдоль Волоколамского шоссе.
Есть еще подстанция в Нахабино, но
основная нагрузка ложится на сотрудников центральной станции, где работают
около 200 человек. Станция построена по распоряжению Министерства строительства
Московской области[47]. К 2008 году на балансе станции 24–25
машин. Есть резервные, есть уже списанные, но не реализованные, ежедневно на
линию выходят 15 автомобилей, некоторые пора заменить на новые. Две машины
работают на постоянной основе на Нахабинской подстанции скорой медицинской
помощи, 13 – курсируют по району и городу.
Таблица 2.23. Показатели скорой
медицинской помощи
|
|
Года |
Абс. числа |
% |
На 1 тыс. населения |
| Число выездов для оказания скорой мед. помощи |
2007 |
64895 |
1,9 |
426,5 |
| 2008 |
66125 |
437,0 |
| Число перевозок |
2007 |
3375 |
10,9 |
0,0 |
| 2008 |
3744 |
0,0 |
| Принято амбулаторно |
2007 |
689 |
-1,6 |
0,0 |
| 2008 |
678 |
0,0 |
| Всего |
2007 |
65593 |
1,8 |
0,0 |
| 2008 |
66803 |
0,0 |
Обращаемость за скорой медицинской помощью
в 2008 г. увеличилась на 1,1% и составила 437 на 1000 населения (в 2007 г. – 426,5).
Число сельских жителей, обслуженных выездными бригадами, в 2008 г. составило
68,7%. Количество выездов к детям в 2008 г. также увеличилось и составило 7281
(в 2007 г. – 6874).
Структура обращаемости населения за скорой
медицинской помощью:
– болезни сердечно-сосудистой системы
– 29,6%;
– болезни органов дыхания – 11,9%;
– травмы и отравления – 9,8%;
– несчастные случаи – 9,3%.
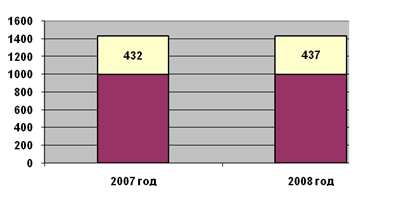
Рис. 2.19 – Обращаемость за скорой
медицинской помощью на 1000 населения
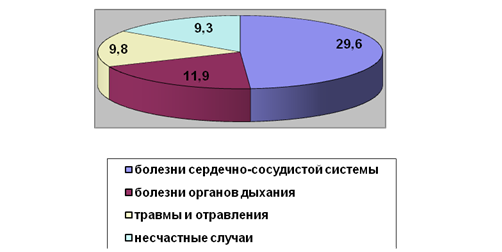
Рисунок 2.20 – Структура обращаемости
населения за скорой медицинской помощью в 2008 г., %
Увеличение количества вызовов за 2008 г.
объясняется следующими причинами:
1. Рост жилищного строительства в
Красногорском районе, что приводит к увеличению численности населения.
2. Увеличение числа жителей Москвы,
круглогодично проживающих на загородных дачах и работающих в столице.
3. Значительное увеличение граждан СНГ, не
имеющих страховых полюсов.
Согласно статистическим показателям, динамика социально-экономических
показателей Красногорский район имеет ряд положительных черт, что обусловлено
прежде всего, близостью к Москве и перенесением в город администрации
Московской области.
Сохранение здоровья граждан является одной
из важнейших задач Красногорской Администрации в сфере социальной защиты
жителей района. Одним из основных направлений реализации государственной
политики в области здравоохранения является совершенствование организации
медицинской помощи населению.
Показатели заболеваемости по обращаемости
в амбулаторно-поликлинические учреждения за 2008 г. заметно ухудшились по
сравнению с показателями за 2007 г. по всем возрастным категориям. Особенно
значительное ухудшение произошло по показателей заболеваемости подростков.
Соотношение врачей к среднему медицинскому
персоналу – 1:2. Несмотря на почти постоянную величину
укомплектованности врачами и медицинским персоналом, дефицит кадров остается
одной из важных проблем. Коэффициент совместительства составляет 1,7 для врачей
и 1,8 для медицинских сестер.
В целом материально-техническая база
учреждений здравоохранения в районе находится на удовлетворительном уровне и по
показателям значительно лучше ситуации в области.
Для решения большинства проблем в сфере
здравоохранения необходимо совершенствование системы управления
здравоохранением, особое внимание необходимо обратить на управление
здравоохранением в общеобразовательных учреждениях, которые посещают подростки.
Представляется необходимым проведение
следующих мероприятий:
1.
формирование кабинетов по восстановлению
в послеоперационный период;
2.
строительство противотуберкулезного
диспансера;
3.
диспансеризация населения (особенно
подростков);
4.
открытие отделения экстракорпоральной
дотоксикации (искусственная почка) на базе КГБ №1.
3. Проектная часть.
Разработка проектных мероприятий
Основные направления совершенствования
финансирования системы здравоохранения Красногорского района Московской области
Обеспеченность финансовыми ресурсами
государственных гарантий населению в сфере здравоохранения.
В сложившейся экономической ситуации
задачей среднесрочного периода становится четкое определение того минимума
государственных гарантий населению в предоставлении бесплатной помощи, который
может быть обеспечен при гарантированном объеме финансирования.
Изменения в направлениях формирования
финансовых ресурсов здравоохранения.
Изменения направлены на преодоление
дезинтеграции основных источников финансирования:
1) горизонтальную интеграцию финансовых
потоков – бюджета и средств обязательного медицинского страхования;
2) условий реализации минимальных
гарантий, финансируемых из государственных средств.
Важное значение придается формированию
местного бюджета в части расходов на здравоохранение на основе муниципальных
нормативов обеспеченности расходов бюджета на здравоохранение. Указанные
нормативы расходов местного бюджета должны иметь две составляющие: норматив
расходов на оказание медико-социальной и лекарственной помощи населению
Красногорского района Московской области собственной лечебной сетью
муниципального образования и норматив расходов на помощь, оказанную жителям
иных муниципальных образований Московской области в лечебной сети
Красногорского района Московской области. В структуре норматива выделяются
расходы на амбулаторно-поликлиническую, стационарную, скорую медицинскую помощь
и прочие мероприятия. Структура норматива обеспеченности расходов бюджета на
здравоохранение позволяет на этапе финансового планирования определить объем
средств, который направляется на прямое финансирование лечебной сети.
Обеспечение равных возможностей населению
в оказании медицинской помощи по программе ОМС предполагается в рамках
реализации программы государственных гарантий Московской области.
Укрепление базы финансирования системы
здравоохранения Красногорского района Московской области.
В условиях недостаточности финансовых
ресурсов здравоохранения мероприятия по привлечению в систему дополнительных
средств планируется проводить по двум основным направлениям:
1. Привлечение личных средств населения.
Возможность соплатежей населения при
оказании медицинской помощи сверх тех видов и объемов, которые представлены в
программе государственных гарантий.
2. Рационирование потребления медицинской
помощи с переносом акцентов на менее затратные виды медицинской помощи.
Платное оказание медицинской помощи сверх программы государственных гарантий
осуществляется через развитие системы добровольного медицинского страхования и
оказание платных услуг. Обязательным условием для учреждений здравоохранения,
привлекающих дополнительные средства населения является оказание платной помощи
не взамен и не в ущерб основной помощи, бесплатной для населения и реально
профинансированной из государственных средств.
Направления повышения эффективности
использования ресурсов системы здравоохранения Московской области.
Повышение эффективности использования
ресурсов основано на преодолении сложившихся структурных диспропорций в
использовании ресурсов в целях повышения структурной эффективности учреждений
здравоохранения; организации системы управления использованием ресурсов.
Повышение структурной эффективности
основано на применении адекватных методов оплаты медицинской помощи,
предусматривающих повышение роли амбулаторно-поликлинической помощи,
оптимизацию объемов стационарной помощи.
Планируется поэтапное внедрение новых
технологий учета затрат, использование алгоритмов финансового анализа и
прогнозирования.
Особое значение имеет эффективное
использование мощностей и ресурсов системы здравоохранения, не задействованных
в реализации программы государственных гарантий.
Управление использованием ресурсов системы
здравоохранения Красногорского района Московской области.
Объектом управления является объем,
качество и структура оказания медицинской помощи. Мероприятия направлены на
ликвидацию потерь, возникающих из-за плохой координации деятельности отдельных
уровней и звеньев оказания медицинской помощи, а также низкой эффективности
использования ресурсов. Управление ресурсами проводится по двум основным
направлениям: планирование потоков пациентов и управление объемами медицинской
помощи.
Комплекс мероприятий по управлению
использованием ресурсов может выполняться существующими структурами органа
управления здравоохранения Красногорского района Московской области на
функциональной основе. Более предпочтительным представляется создание службы
управления использованием ресурсов на базе создаваемой службы контроля качества
медицинской помощи.
Направления совершенствования организации
медицинской помощи.
Основные направления совершенствования
организации медицинской помощи:
перенос объемов медицинской помощи из
стационарного сектора в амбулаторный;
реформирование первичной медико-санитарной
помощи (как первичного звена, так и консультативно-диагностических служб
поликлиник);
реорганизация стационарной помощи (на
основе стационарзамещения);
развитие специализированных видов
медицинской помощи;
обеспечение непрерывности лечебно – диагностического
процесса на всех этапах лечения;
развитие службы охраны материнства и
детства;
обеспечение качества и безопасности
медицинской помощи;
совершенствование первичной медико-санитарной
помощи детям;
развитие служб планирования семьи и
безопасного материнства;
интеграция родовспомогательных учреждений
с общей сетью в целях углубления и совершенствования специализированной и
профилактической помощи женщинам;
развитие и совершенствование
лечебно-профилактической медицинской помощи школьникам и воспитанникам детских
дошкольных учреждений;
совершенствование системы профилактической
и реабилитационной помощи, увеличение объемов мероприятий медицинской
профилактики, формирование здорового образа жизни и повышение медицинской
культуры населения;
повышение эффективности работы
диагностических и иных вспомогательных служб;
индивидуализация и дифференциация условий
оказания медицинской помощи в зависимости от потребностей граждан и отдельных
социальных групп;
совершенствование деятельности по борьбе с
туберкулезом, заболеваниями, передаваемыми половым путем, и другими социально
опасными и социально значимыми заболеваниями;
Требуют государственной поддержки меры по
внедрению современных технологий в подразделениях интенсивного лечения,
кардиологии и, в перспективе, хирургии, травматологии, гинекологии.
Необходимо укрепить службу скорой
медицинской помощи, сделать ее более мобильной и оснащенной современными
средствами для оказания неотложной медицинской помощи и экстренной
госпитализации пациентов.
Нормативно – методические основы
совершенствования организации медицинской помощи.
Совершенствование организации медицинской
помощи населению, приведение структуры лечебной сети в соответствие с
потребностями населения в доступной квалифицированной медицинской помощи
предполагает разработку нормативно – методической базы, включающей определение
методических подходов по оценке потребностей населения в медицинской помощи,
нормированию объемов помощи, оказываемой на муниципальном уровне.
Предполагается проведение следующих
мероприятий:
усовершенствовать систему учета
медицинской помощи, фактически оказываемой населению в учреждениях
здравоохранения (объемов, структуры, категорий сложности по каждой
половозрастной группе населения);
провести стандартизацию требований к видам
и категориям сложности медицинской помощи в зависимости от уровня ее оказания;
оценить возможностные объемы помощи,
которые медицинские учреждения могут предоставить населению Красногорского
района Московской области;
разработать методику приведения в
соответствие планируемых объемов помощи с финансовыми ресурсами на ее оказание;
определить объемы деятельности
ведомственной лечебной сети города по реализации программы государственных
гарантий;
определить общие подходы к оценке качества
и стандартизации медицинской помощи, оказываемой по программе государственных
гарантий.
Преобразование первичной медико-санитарной
помощи.
Первичная медико-санитарная помощь
(амбулаторно-поликлиническая и стационарная) – проводимые по месту жительства
населения основные, общедоступные и бесплатные виды медицинского обслуживания,
включающие лечение наиболее распространенных болезней и проведение профилактических
мероприятий.
Реформирование амбулаторно-поликлинической
первичной медико-санитарной помощи (далее – ПМСП).
Поликлиника концентрирует в своем составе
специализированную консультативную, лечебную, диагностическую, профилактическую
и оздоровительную помощь. В структуре поликлиник развиваются службы ухода,
центры медико-социальной помощи, дневные стационары и центры амбулаторной
хирургии. Основой реформирования первичного амбулаторного звена является
экономическая мотивация субъектов медико-санитарной помощи.
Реформирование организации стационарной
помощи.
Оптимизация объемов и сроков
госпитализации в сочетании со структурной реорганизацией стационаров
приобретают особо важное значение ввиду низкой эффективности и структурных
диспропорций в отрасли (диспропорции в объеме финансирования стационарной
помощи, необоснованный уровень госпитализации, длительные сроки госпитализации,
высокий уровень безусловно фиксированных расходов). Реорганизация стационаров
предполагает: дифференциацию больничной сети по уровням медицинского
обслуживания и по степени интенсивности лечебно – диагностического процесса;
расширение объемов медицинской помощи в стационарах дневного или краткосрочного
пребывания; внедрение стационарзамещающих технологий (таких, как центры амбулаторной
хирургии, службы долечивания на дому и другие). При осуществлении
реструктуризации больниц следует предусматривать распределение коечной мощности
в зависимости от интенсивности лечебно – диагностического процесса. Возможные
ориентиры распределения коечной мощности:
интенсивного лечения до 15%;
восстановительного лечения до 50%;
длительного лечения больных хроническими
заболеваниями до 20%;
медико-социальной помощи до 15%.
Необходима разработка стандартов
больничных коек (для учреждений разных уровней иерархии организации
стационарного обслуживания) по профилю больничной койки и стандартизация
лечебного процесса как в разрезе нозологических форм, так и в разрезе
медицинских технологий. Разработка перспективной модели сети стационарных
учреждений должна проводиться с учетом уровня и структуры заболеваемости
населения, особенностей социально – экономического развития, медико-организационных
особенностей оказания стационарной помощи.
Государственная политика обеспечения
населения лекарствами и изделиями медицинского назначения направлена на
предоставление их потребителям в достаточном ассортименте и объеме по
приемлемым ценам и при соответствующем качестве.
Реорганизация этой политики осуществляется
путем создания регулируемого рынка фармацевтических услуг на основе конкуренции
между собой фармацевтических организаций независимо от форм собственности.
Основными направлениями реализации
государственной политики в области лекарственной помощи гражданам являются
гарантированное лекарственное, в том числе льготное, обеспечение амбулаторной и
стационарной медицинской помощи в рамках программы государственных гарантий,
введение лекарственных формуляров в технологию предоставления медицинской
помощи, регулирование оптовых поставок лекарственных средств, реализация целевых
программ лекарственного обеспечения населения.
Планируется упорядочение предоставления льгот отдельным категориям граждан с
поэтапным переходом на принцип адресности льготного лекарственного обеспечения.
В рамках упорядочения деятельности по обеспечению контингентов населения,
имеющих льготы по лекарственному обеспечению, возможны: введение полицевого
учета «льготных» контингентов.
В последующем предполагается:
формирование в рамках муниципального
заказа списков лекарственных средств для адресного льготного обеспечения
граждан, а также перечней и объемов лекарственных средств для лечения социально
значимых заболеваний (туберкулез, психические расстройства, СПИД,
онкологические заболевания и т.д.);
реализация целевых программ по
лекарственному обеспечению групп населения с социально значимыми заболеваниями.
Реорганизация системы лекарственного
обеспечения населения Красногорского района Московской области предусматривает:
создание больничной (межбольничной) аптеки
МУ «Центральная районная больница Красногорского района Московской области» на
базе муниципальных аптек;
повышение эффективности работы
муниципальных аптек путем изменения их организационно-правовой формы для
создания конкурентоспособного ценового и ассортиментного пространства;
создание единых
организационно-методических подходов к управлению системой лекарственного
обеспечения населения в аптечных учреждениях Красногорского района Московской
области независимо от форм собственности.
В целях расширения доступности
лекарственной помощи населению предполагается открытие аптечных пунктов при
крупных организациях здравоохранения, увеличение количества дежурных аптек.
В целях эффективного расходования
государственных бюджетных средств, направляемых на льготное обеспечение граждан
медикаментами, предусматривается разработка и внедрение жесткой системы учета и
контроля этих средств, создание условий, обеспечивающих заинтересованность
граждан в рациональном использовании льгот по лекарственному обеспечению,
широкое использование лекарственных формуляров и стандартов лекарственного
обеспечения.
В области оптовых закупок и розничной
продажи лекарственных средств предполагается:
совершенствование конкурсной процедуры и
обеспечение гласности в выборе оптовых поставщиков лекарств, заключение
тарифных договоров с оптовыми поставщиками;
обеспечение безопасности, эффективности и
качества лекарственных препаратов путем отбора, стандартизации и контроля за
соблюдением стандартов;
стимулирование постоянного обеспечения
установленной номенклатуры лекарственных средств и контроль ее обеспечения в
розничной продаже.
К работе по охране здоровья граждан и
оказанию медико-социальной помощи необходимо привлекать непрофессиональные
общественные организации и профессиональные медицинские и фармацевтические
ассоциации, а также отдельных граждан, что позволит повысить эффективность
профилактической работы, в том числе с социально не защищенными слоями
населения, облегчить реабилитационную работу с группами пациентов, развить
принцип взаимопомощи и навыки решения медико-социальных проблем самими
пациентами.
Работа по расширению социальной базы
здравоохранения должна осуществляться по следующим направлениям:
поиск действенных форм сотрудничества с
общественными, благотворительными и религиозными организациями;
привлечение внимания населения к вопросам
охраны здоровья, содействие созданию общественных объединений пациентов по
медицинским интересам;
создание системы медицинского просвещения
и медицинской информации, сотрудничество со средствами массовой информации в
популяризации здорового образа жизни, усиление контроля за рекламой продукции
медицинской промышленности и услуг медицинского характера;
содействие в реализации государственных и
общественных мероприятий, направленных на сохранение и защиту нравственного
здоровья общества;
работа среди населения по планированию
семьи в целях формирования осознанного отношения к семье, материнству и
отцовству.
Поставленная Президентом Российской Федерации В.В. Путиным
задача модернизации здравоохранения, имеющая главной целью обеспечение реализации
конституционного права граждан на доступную и качественную медицинскую помощь[48], нашла свою конкретизацию в ряду
реализуемых национальных проектов[49].
Однако эффективное претворение поставленных задач в практику не может быть
достигнуто без реформирования организационно-правового механизма
функционирования системы здравоохранения. Поэтому совершенствование системы
организации оказания медицинской помощи – системы государственных и
муниципальных учреждений здравоохранения – заявлено в качестве одного из
программных пунктов модернизации отрасли[50].
Как уже было отмечено, специфика
современных медицинских учреждений предопределена их административно-правовым
статусом и значительным многообразием форм.
Сегодня, согласно последнему варианту
Номенклатуры учреждений здравоохранения, утвержденному в октябре 2005 года[51], в стране насчитывается 98 типов
учреждений здравоохранения, в том числе 23 больничных, 10 диспансерных, 7
амбулаторно-поликлинических, 20 типов специализированных центров, в том числе
научно-практических, 6 – санаторно-курортных учреждений. Некоторые из них
дублируют друг друга в своих функциях, кроме того, для каждого требуются
ведомственные инструкции и специальные документы, особые формы отчетности и
учета и т.п.
Реалии сегодняшнего дня диктуют
необходимость серьезной корректировки организационно-правовой формы учреждений
здравоохранения. Вполне очевидно, что движение должно вестись в направлении
наделения медицинских организаций достаточно широкими полномочиями по
использованию находящегося в их распоряжении имущества и оплате труда кадрового
состава. Поэтому представляется перспективным направлением развития
организационно-правовой деятельности организаций здравоохранения преобразование
их в иные формы юридических лиц, что и было заявлено в качестве одного из
мероприятий по модернизации здравоохранения[52].
Необходимость подобных преобразований
объясняется неспособностью государства (вернее, его аппарата) выполнять
социальные обязательства перед населением по оказанию бесплатной медицинской
помощи, невозможностью и нежеланием содержать уже основательно
коммерциализированные медицинские учреждения в прежнем статусе.
Определенные шаги в этом направлении были
предприняты Правительством РФ. В частности, были разработаны проекты
Федеральных законов «Об автономных учреждениях» и «О государственных
(муниципальных) автономных некоммерческих организациях», регламентирующих статус
новых видов организационно-правовой формы организаций здравоохранения:
автономных учреждений (далее – АУ) и государственных (муниципальных) автономных
некоммерческих организаций (далее – Г(М) АНО), а также законопроект «Об
установлении порядка, условий и критериев, вводящих новые
организационно-правовые формы медицинских организаций».
Следует оговориться, что действие
указанных Законов, предположительно, будет распространяться не только на
медицинские организации, но и на иные государственные и муниципальные
учреждения, действующие в социальной сфере – в области науки, образования,
культуры, социальной защиты, занятости населения, физической культуры и спорта.
За основу для разработки новых
организационно-правовых форм были взяты уже существующие виды некоммерческих
организаций – учреждение и автономная некоммерческая организация.
Соответственно будущие организации также должны стать некоммерческими. Это
означает, что целью их деятельности не является извлечение прибыли. Полученная
же прибыль не распределяется в пользу учредителей и используется исключительно
в уставных целях.
Анализ законопроектов показал, что в
отрасли должны быть предприняты, по сути, революционные преобразования,
затрагивающие такие основополагающие позиции, как собственность, возможность ее
изменения; полномочия по использованию и расходованию имеющихся материальных и
финансовых ресурсов, в том числе созданных за счет бюджетов всех уровней;
финансовая основа деятельности системы здравоохранения; руководство
деятельностью организаций здравоохранения и т.д.
Планировалось, что медицинские учреждения
будут существовать как минимум в трех организационно-правовых статусах:
госучреждения в привычном понимании (в государственной собственности);
автономные учреждения (АУ), где частично сохранится государственное
финансирование; государственные (муниципальные) автономные некоммерческие
медицинские организации (собственность передается им полностью, организации
приобретают полную автономию и т.д.).
Это должно было позволить решить три
основных вопроса: как зарабатывать средства; кто является собственником
основных средств; как этот собственник отвечает по взятым на себя
обязательствам?
Возникновение организаций в новых
организационно-правовых формах было возможно двумя способами: путем создания новых
организаций и путем реорганизации действующих учреждений в форме
преобразования.
При создании учредителем обеих организаций
(и Г(М) АНО, и АУ) в соответствии с проектами Законов о них сможет выступить
лишь государство – Российская Федерация, субъект РФ или муниципальное
образование в лице соответственно федерального правительства, исполнительного
органа субъекта Федерации или органа местного самоуправления. При этом
учредитель остается единственным как при создании автономного учреждения, так и
при создании государственной (муниципальной) автономной некоммерческой
организации.
Более актуальными для действующих
государственных и муниципальных учреждений является вопрос их преобразования в
новые формы, а именно вопрос о том, какие учреждения могут быть преобразованы и
в какие формы.
Предполагалось, что некоторые особо важные
медучреждения (чья основная деятельность не может быть адекватно измерена
объемными (результирующими) показателями и когда налицо ситуация, что
обеспечить возможность оказывать необходимую медицинскую помощь важнее, чем
оптимизировать загрузку мощностей) останутся в государственной собственности,
то есть останутся госучреждениями в привычном понимании. К ним будут отнесены
центры санитарно-эпидемиологического надзора, инфекционные и психиатрические
больницы, туберкулезные и наркологические диспансеры, центры по борьбе со
СПИДом и дома ребенка (учреждения государственной ответственности). По мнению А.С. Акопян[53], такая форма должна составлять
примерно 55 – 65% от всех медицинских организаций и объединять производственную
базу здравоохранения территорий, скорой и неотложной видов помощи, работать в
рамках бюджетно-сметного финансирования (тарифы), имеющего источником только
бюджет (реальный) и платежи по линии ОМС. Их имущество остается в
государственной собственности; заработная плата, коммунальные платежи, текущий
и капитальный ремонт, оснащение и переоснащение – функция государства как
собственника и учредителя. Основная уставная функция – оказание бесплатной
медицинской помощи населению в рамках принятых государственных гарантий
соответственно ст. 41 Конституции РФ.
Ряд других смогут принять форму автономных
учреждений (в которых частично сохранится госфинансирование, передача имущества
осуществляется путем принятия решения собственником имущества об изъятии этого
имущества из оперативного управления преобразуемого учреждения и закреплении
его на праве оперативного управления за правопреемником). Автономное учреждение
самостоятельно распоряжается имуществом (в том числе недвижимым), которое оно
приобретает на доходы от своей деятельности. Собственник же имущества не
получает доходов от деятельности и от использования автономным учреждением
имущества.
Земля закрепляется за автономным
учреждением на праве постоянного бессрочного пользования – так же, как в
настоящее время она закреплена за государственными и муниципальными
учреждениями.
С согласия собственника имущества
автономное учреждение вправе выступать учредителем и вносить денежные средства
и иное имущество в уставный (складочный) капитал (фонд) или иным образом
передавать его в качестве учредителя (участника) других юридических лиц,
деятельность которых соответствует его целям и способствует качественному
предоставлению услуг (выполнению работ) автономным учреждением.
Помимо основной деятельности, ради
осуществления которой АУ создано, оно осуществляет деятельность по бесплатному
или частично платному оказанию услуг (выполнению работ) в соответствии с
заданиями учредителя и обязательствами перед страховщиком по обязательному
социальному страхованию. Финансируется эта деятельность из бюджета,
государственных внебюджетных фондов или иных средств. На наш взгляд, неясен
термин «частично платные услуги», оказываемые в соответствии с заданиями,
заказами учредителя. Поэтому необходимо конкретизировать, какие виды услуг к
ним относятся, включены ли они в Программу государственных гарантий, какая доля
стоимости услуги может быть платной.
При надлежащем выполнении задания и
исполнении обязательств автономное медицинское учреждение вправе по своему
усмотрению оказывать услуги и выполнять работы, относящиеся к его основной
деятельности, для любых граждан и юридических лиц возмездно, заключая публичный
договор. На тех же началах АУ вправе оказывать услуги (выполнять работы),
которые носят дополнительный характер по отношению к его основной деятельности.
При этом все виды дополнительной деятельности автономного учреждения должны
быть исчерпывающим образом указаны в его уставе. В этой связи целесообразно
также уточнить, какие виды деятельности могут быть предусмотрены уставом в
случае, если они являются дополнительными к основной.
При этом следует иметь в виду, что
расширение видов дополнительной деятельности (коммерческой) за пределы оказания
платных медицинских услуг (без ограничения ее объемов) может привести к
ситуации, когда автономные организации и учреждения будут заинтересованы в
осуществлении иных видов деятельности, приносящих значительно большие доходы,
чем медицинская деятельность. Это может привести к закрытию и
перепрофилированию ряда лечебных учреждений и к обострению проблемы обеспечения
общедоступности медицинской помощи.
Применительно к автономным учреждениям
устанавливается жесткая система управления в лице соответствующих высших
органов. Структура органов управления автономного учреждения проста и
представлена:
– высшим коллегиальным органом
управления – попечительский совет;
– единоличным исполнительным органом –
руководитель;
– иными органами, предусмотренными
законом и уставом.
Между тем существуют особенности
функционирования государственных учреждений в различных сферах деятельности.
Например, трудно предусмотреть единые высшие органы управления для медицинского
учреждения и высшего учебного заведения, библиотеки или музея.
Основные функции управления автономным
учреждением остаются за учредителем. К ним относятся:
– определение приоритетных
направлений деятельности АУ;
– внесение изменений и дополнений в
устав, утверждение устава в новой редакции;
– реорганизация и ликвидация;
– утверждение передаточного акта и
разделительного баланса;
– назначение ликвидационной комиссии
и утверждение промежуточного и окончательного ликвидационного балансов;
– назначение и прекращение полномочий
руководителя, если законом не предусмотрен иной порядок;
– принятие решения о создании
филиалов и открытии представительств;
– рассмотрение и одобрение
предложений руководителя автономного учреждения о совершении сделок по
распоряжению недвижимостью и особо ценным движимым имуществом.
Состав попечительского совета также
формируется учредителем, который назначает и досрочно прекращает деятельность
членов совета. В его состав входят представители органа исполнительной власти,
в ведении которого находится автономное учреждение, – учредителя; органа, на
который возложено управление имуществом, и представители общественности, не
состоящие с автономным учреждением в трудовых отношениях. Работа в
попечительском совете не оплачивается, возмещаются только документально подтвержденные
расходы, связанные с работой совета.
Попечительский совет, несмотря на статус
высшего органа управления, является, по сути, совещательным органом, в
компетенцию которого входит рассмотрение и выдача рекомендаций по вопросам,
отнесенным к компетенции учредителя, так как сам учредитель не вправе принимать
решения по этим вопросам без рассмотрения рекомендаций попечительского совета.
Единственный вопрос, в котором попечительский совет действует самостоятельно, в
качестве надзорного органа, – одобрение предложений руководителя о совершении
крупной сделки или сделки, в отношении которой имеется конфликт интересов
(сделки с заинтересованностью).
К компетенции руководителя (главного
врача) автономного учреждения отнесены все вопросы текущего руководства
организацией, за исключением вопросов, отнесенных к компетенции учредителя и
совета.
Также на руководителя возложена
имущественная ответственность в размере убытков, причиненных автономному
учреждению в результате нарушения условий совершения крупной сделки и сделки с
заинтересованностью, причем независимо от того, была ли сделка признана
недействительной. Крупной сделкой в целях законопроекта признается сделка, если
ее цена либо стоимость отчуждаемого или обременяемого имущества превышает 5%
балансовой стоимости активов автономного учреждения на последний отчетный
период.
Самая крайняя форма свободы – автономные
некоммерческие медицинские организации – новая форма некоммерческой
организации, которая сегодня не предусмотрена ни ГК РФ, ни ФЗ «О некоммерческих
организациях» (собственность передается им полностью, организации приобретают
полную автономию и т.д.). Преобразование учреждения в государственную
(муниципальную) автономную некоммерческую организацию будет целесообразным в
ситуации, когда учреждение не находится в монопольном положении, необходима
оптимизация мощностей учреждений данного профиля, имеется управленческий
потенциал для самостоятельного хозяйствования. Среди таких учреждений могут
быть: городские больницы в городах, где имеются две и более однотипные
больницы, специализированные больницы в регионах, где имеются другие больницы,
оказывающие аналогичный вид помощи, клиники НИИ, если в области их деятельности
имеются другие больницы, оказывающие аналогичный вид помощи, диагностические
центры при наличии в зоне их деятельности других организаций, оказывающих
аналогичные виды диагностических услуг, городские поликлиники при наличии в
городе двух и более поликлиник.
Также были рассмотрены варианты «особых
случаев преобразования». Например, такие, когда стоматологическая поликлиника
для взрослых преобразовывается в Г(М) АНО либо приватизируется, участковые
врачи и врачи общей практики при выходе из состава амбулаторно-поликлинического
учреждения создают групповые практики (не менее 5 врачей) в форме Г(М) АНО с
закреплением за ними движимого и недвижимого имущества (при соблюдении
установленных условий преобразования).
Таким образом, основным отличием правового
статуса государственной (муниципальной) автономной некоммерческой организации
от статуса автономного учреждения является то, что первая обладает имуществом
на праве собственности.
4.
Экономическая (социальная) оценка разработанных мероприятий
Реализация проекта развития системы
здравоохранения позволит решить следующие задачи:
1.
Создать современную
технологичную систему здравоохранения.
2.
Исправить критическую
ситуацию с обновлением оборудования и технических инструментов предприятий
здравоохранения. Осуществить постепенную замену устаревшей изношенной
медицинской техники на новые за счет доходной части предприятий
здравоохранения.
3.
Существенно улучшить
медико-санитарную ситуацию в городе.
4.
Повысить объем и
качество оказанных медицинских услуг.
5.
Освоить механизм и
методы управления и регулирования деятельности предприятий сферы
здравоохранения со смешанным капиталом.
6.
Снизить финансовую
нагрузку на муниципальный и региональный бюджет.
Реформирование системы здравоохранения
позволит гибко использовать современную медицинскую технику и содержит
социальную эффективность, выражающуюся в следующих направлениях:
-
снижение
заболеваемости населения города за счет оптимизации системы профилактики;
-
возобновление
деятельности медицинских учреждений, деятельность которых приостановлена;
-
увеличение рабочих
мест за счет увеличения количества и мощности медицинских учреждений;
-
формирование
профессионального медицинского коллектива, как основа для создания кадровой
технологической и технической базы монорельсового транспорта.
Реализация данного проекта привлекательна
еще и тем, что в схеме работы предприятий задействована цепочка производитель,
банк и медицинское учреждение.
Успешное развитие, расширение и
модернизация медицинского оборудования обеспечивает стабильный объем работ
отечественному предприятию-производителю, а также предприятиям-смежникам и
укрепляет позиции банка-инвестора, способствует возрождению ранее
приостановленных и в настоящее время практически полностью свернутых
производств. Этот процесс соответственно оказывает позитивное влияние на
экономику региона и страны в целом. Кроме того, развитие медицинского
учреждения создает возможность изменения медико-социальной обстановки в городе,
существенно влияет на изменения эпидемиологической обстановки, снижает
заболеваемость и смертность населения.
Таблица 4.1. Инвестиционные затраты
по проекту, млн. рублей
| № |
Статьи затрат |
Всего |
В том числе по годам |
|
|
|
|
1 год |
2 год |
3 год |
| 1 |
Капитальные вложения по проекту, всего
(инвестиции)[54]:
|
736,88 |
275,36 |
296,75 |
164,77 |
|
|
в том числе: |
|
|
|
|
|
|
строительно-монтажные работы |
574,9 |
196,50 |
222,9 |
155,5 |
|
|
оборудование, включая таможенные пошлины и
шефмонтаж |
97,98 |
26,86 |
61,85 |
9,27 |
|
|
подвижной состав |
61,2 |
49,2 |
12 |
- |
|
|
прочие затраты |
|
|
|
|
| 2 |
НИОКР |
|
|
|
|
| 3 |
Капитальные вложения в объекты сбыта |
|
|
|
|
| 4 |
Приобретение оборотных средств |
|
|
|
|
| 5 |
Другие инвестиции в период освоения
производственных мощностей и эксплуатации (собственные средства предприятия)[55]
|
98,29 |
30,69 |
40,5 |
27,1 |
| 6 |
Итого (стр. 1+2+3+4+5) |
835,17 |
306,05 |
337,25 |
191,87 |
Общая сумма вложений – 98,29 млн. руб.
После 2011 года предприятия самостоятельно без дополнительных инвестиций будут
восстанавливать и обслуживать медицинскую технику и инструмент.
Преобразование учреждений в хозяйственные
общества предполагается применять в исключительных случаях. Под исключительным
случаем в проекте понимается положение, когда бюджетное учреждение (или его
подразделения) на протяжении многих лет фактически действует как коммерческая
организация. При преобразовании учреждения в хозяйственное общество решение об
изъятии имущества из оперативного управления учреждения принимается
одновременно с решением о преобразовании.
При этом преобразование во все
рассмотренные формы целесообразным считалось проводить частично в
принудительном порядке, а частично – по инициативе коллектива учреждения и по
решению учредителя.
Возможности принятия решения о
преобразовании учреждения предшествовало соблюдение следующих обязательных
условий:
– отсутствие у преобразуемого
учреждения кредиторской задолженности по обязательствам, просроченной более чем
на три месяца на дату принятия решения о преобразовании (устанавливается на
основании бухгалтерской отчетности на последнюю отчетную дату);
– переход учреждения на
финансирование по результатам выполнения работ и (или) оказания услуг.
Федеральным правительством могут быть
установлены дополнительные условия для принятия решения о преобразовании.
Однако продвижение законопроектов
столкнулось с определенными проблемами, не в последнюю очередь связанными с
необходимостью достаточно серьезной корректировки отраслевого законодательства
и изменения (в определенной степени переломного) основополагающих норм в
гражданской сфере.
Помимо этого, отсутствовало единство
мнений ведущих специалистов и ученых о целесообразности принятия нового закона:
некоторые полагали, что введение новой организационной формы учреждений будет
являться положительным моментом в деле модернизации здравоохранения, некоторые
допускали ее введение с оговорками (либо если и вводить новые виды учреждений,
то достаточно предусмотреть лишь одну норму самого общего содержания в ФЗ «О
некоммерческих организациях», а особенности правового положения автономных
учреждений должны регулироваться специальным законодательством применительно к
соответствующей сфере деятельности (образование, культура, физкультура и спорт
и т.д.), либо полагали, что преобразование медучреждений будет возможно только
тогда, когда медицинское учреждение, сменив стратегию выживания на стратегию
стабилизации и развития, почувствует необходимость дальнейших преобразований и
изменений, с одной стороны, и большей свободы – с другой), а некоторые – категорически
против подобных преобразований в медицинских учреждениях.
Очевидно, эти обстоятельства сыграли свою
роль в том, что, несмотря на наличие положительных моментов перевода учреждений
в Г(М) АНО (расширение самостоятельности автономных некоммерческих организаций,
появление возможности своевременного и быстрого реагирования на изменяющиеся
условия экономической деятельности организации, отход от затратного сметного механизма
финансирования и жесткой бюджетной росписи расходов, материальная
заинтересованность работников в качестве своей работы и в их достойной
дифференцированной оплате труда без использования единой тарифной сетки,
самостоятельное регулирование платных медицинских и сопутствующих услуг с
учетом их востребованности на рынке, сезонности и конкурентоспособности, а
также возможность активного привлечения капитала со стороны, использование
лизинга, вложение имеющихся свободных средств в развитие самой организации и
других организаций, приобретение ценных бумаг и др.)[56], в Плане действий Правительства РФ
по реализации Программы социально-экономического развития Российской Федерации
на среднесрочную перспективу (2006 – 2008 годы)[57] остался поименован только
законопроект об автономных учреждениях.
В итоге вышеупомянутый Закон был принят[58], однако он наложил запрет на
изменение типа существующих государственных и муниципальных учреждений
здравоохранения. Таким образом, право на существование в новой
организационно-правовой форме получили лишь вновь образуемые организации
здравоохранения.
Несмотря на это, представляется, что
проведение организационно-правовой реформы учреждений здравоохранения следует
продолжить в предложенном ранее направлении, что вызвано рядом проблем
правового, экономического, организационного и другого характера, указывающих на
сформировавшиеся в настоящее время условия для реформирования существующей
организационной системы в области здравоохранения. Среди таковых хотелось бы выделить
следующие.
1. Дефицит выделения средств бюджетной
системы, в то время, когда одним из самых важных условий эффективного
функционирования учреждений здравоохранения является своевременное,
бесперебойное и достаточное бюджетное финансирование. Как следствие, мы имеем:
низкое качество доступных медицинских услуг, разрушение материально-технических
фондов, недостаток медицинского персонала и его недостаточную квалификацию и,
соответственно, ухудшение качества функционирования в целом государственной и муниципальной
систем здравоохранения.
2. Неурегулированность отношений
государственных учреждений с собственником, что связано прежде всего со
спецификой конструкции права оперативного управления, предопределяющего
своеобразие содержания имущественных прав учреждения. Кроме того,
прослеживается противоречивость положений бюджетного законодательства и норм ГК
РФ в отношении правомочия учреждений по самостоятельному распоряжению
средствами, приобретенными ими на доходы от разрешенной уставом деятельности.
3. Наличие субсидиарной ответственности
собственника по обязательствам учреждения во многом лишает учреждение стимулов
к рациональному использованию выделяемых средств, имеет своим следствием
бюджетные ограничения финансово-хозяйственной деятельности, т.к. любые
обязательства учреждения должны быть в конечном итоге покрыты собственником. В
свою очередь, это влечет за собой необходимость жесткого контроля со стороны
собственника за обязательствами учреждения (сметное финансирование с разбивкой
по статьям экономической классификации). В то же время сметный порядок
финансирования препятствует внедрению новых экономических механизмов и более
эффективному использованию имеющихся ресурсов государства. В конечном итоге, в
силу присущих учреждению недостатков, имеет место нерациональное размещение
финансовых ресурсов государства, зачастую неэффективное использование
государственного (муниципального) имущества и ухудшение качества
предоставляемых учреждениями услуг.
4. Существует необходимость контроля со
стороны соответствующих органов за деятельностью учреждений здравоохранения.
Помимо лицензирования деятельности медицинских учреждений, контроль
осуществляется со стороны собственника (государства или муниципального
образования) за собственным имуществом. В данном случае речь идет о контроле
финансово-хозяйственной деятельности учреждений, а также о контроле
содержательной стороны их деятельности. Однако детальный контроль деятельности
учреждений все же представляется неосуществимым ввиду разнообразия производимых
услуг и масштабов их производства.
Несомненно, предлагаемые варианты новых
форм медучреждений многие вопросы оставили нерешенными.
Так, не ясно, какого количества учреждений
должны коснуться реорганизация и сокращение, какие конкретные изменения
необходимо внести в законодательную базу; распространяются ли на
реорганизованные организации единые стандарты оказания медицинской помощи,
какие требования будут предъявляться к их материально-технической оснащенности,
кадровому составу и т.п. Поэтому целесообразно более жестко оговорить позиции о
необходимости разработки Правительством РФ дополнительных условий для принятия
решений о преобразовании действующего учреждения здравоохранения, а также об
обязательной разработке перечня учреждений, не подлежащих преобразованию.
Остаются открытыми вопросы обеспечения
деятельности учреждений здравоохранения, сохраняющих статус бюджетных.
Останется ли за ними право на оказание платных услуг, осуществление
предпринимательской и иной деятельности, приносящей доходы, что разрешено Гражданским
кодексом РФ, а также право самостоятельного распоряжения внебюджетными
доходами? Если эти нормы не сохранятся, то можно сделать вывод, что в условиях
постоянного недофинансирования государство полностью лишает бюджетные
учреждения права искать и использовать дополнительные источники финансирования.
Это можно трактовать так, что в принудительном порядке создаются предпосылки
для существенного сокращения количества бюджетных учреждений, т.к. учреждения,
способные оказывать конкурентоспособные услуги, в том числе и на платной
основе, считаются фактически вышедшими из режима бюджетного финансирования по
смете доходов и расходов и, соответственно, должны быть реорганизованы в иные
организационно-правовые формы. Соответствующим законом или подзаконными актами
должен быть рассмотрен и тот факт, что реформирование сети учреждений может
привести к высвобождению большого числа работников отрасли, на переобучение,
трудоустройство и социальное обустройство которых потребуется значительный
объем финансовых средств.
При этом необходимо учитывать, что
законодательные и нормативные акты по оплате труда, пенсионному обеспечению,
коммунальным и другим льготам распространяются только на работников
государственных (муниципальных) учреждений.
Не исключен и тот факт, что уменьшение
числа государственных бюджетных медицинских организаций, т.е. организаций, за
ведение основной деятельности которых несет ответственность государство, может
привести к тому, что у лечебных учреждений, оставшихся в государственной
(муниципальной) собственности не хватит мощности для полноценного обеспечения
граждан бесплатной медицинской помощью, что может привести к ограничению
доступности медицинской помощи и невозможности реализации конституционных прав
граждан на ее получение и в целом к усилению социальной напряженности в стране.
Кроме того, следует отметить, что по
поводу законопроекта «Об автономных учреждениях» высказывались опасения,
которые сводятся к тому, что он открывает много возможностей для скрытой
приватизации и приватизации путем искусственного банкротства.
Формально новые организационно-правовые
формы не имеют никакого отношения к приватизации: собственность остается
государственной (муниципальной). Кроме того, по действующему законодательству
приватизация медицинских учреждений недопустима в следующих формах:
– продажи учреждения;
– выкупа учреждения коллективом;
– аренды с последующим выкупом.
Однако остаются предпосылки к приватизации
путем умышленного банкротства. Дело в том, что государственные (муниципальные)
автономные некоммерческие организации будут отвечать по своим долгам всем своим
имуществом, а автономные учреждения – всем принадлежащим им имуществом, за
исключением недвижимого и особо ценного движимого имущества.
Чтобы избежать возможности умышленного
банкротства, необходимо, на наш взгляд, законодательно закрепить положение, в
соответствии с которым имущество, отнесенное к основным средствам (как
движимое, так и недвижимое), должно предоставляться учреждениям,
преобразованным в автономную некоммерческую организацию или на условиях аренды,
или на условиях договора безвозмездного пользования имуществом (срочного или
бессрочного). Оба предложенных варианта уже находят практическое применение.
Таким образом, автономные учреждения и
автономные некоммерческие организации, не имеющие имущества, отнесенного к
основным средствам на праве собственности, не смогут быть признаны банкротами.
Кроме того, по мнению противников
реорганизации медицинских учреждений, сохраняются и другие варианты
приватизации (теоретически возможные и сейчас), которые пока применяются редко,
поскольку реорганизация любого бюджетного медицинского учреждения привлекает к
себе пристальное внимание печати, общественности и местных политических сил. В
условиях же массовой реорганизации учреждений факты приватизации не будут
бросаться в глаза. Приватизация медицинских учреждений возможна, по их мнению,
путем закрытия существующего учреждения (под благовидным лозунгом
реструктуризации сети медицинских учреждений и т.д.) и создания на его базе
нового юридического лица. Другой возможный вариант приватизации путем
реорганизации – учреждение может быть преобразовано в фонд, автономную
некоммерческую организацию (не обязательно государственную или муниципальную,
как это предполагают новые законопроекты), хозяйственное общество.
В опровержение высказанным опасениям
необходимо обозначить следующее.
В соответствии с п. 1 ст. 57 ГК РФ и п. 2
ст. 61 ГК РФ реорганизация (слияние, присоединение, выделение, преобразование)
или ликвидация юридического лица может быть осуществлена по решению его
учредителей (участников) либо органа юридического лица, уполномоченного на то
учредительными документами.
Учредителями же и ныне действующих
государственных (муниципальных) медицинских учреждений и предполагаемых
автономных учреждений являются государственные и муниципальные образования в
лице уполномоченных органов.
В предложенном проекте Закона в отношении
реорганизации автономных учреждений предусмотрены определенные ограничения.
Так, в соответствии со ст. 19 проекта Закона «Об автономных учреждениях» реорганизация
автономных учреждений может быть осуществлена в форме: слияния двух или
нескольких автономных учреждений; присоединения к автономному учреждению одного
или нескольких таких учреждений; разделения АУ на два или несколько учреждений;
выделения из автономного учреждения одного или нескольких АУ; преобразования АУ
в Г(М) АНО.
Таким образом, предусмотренные в проектах
Законов ограничения в выборе организационно-правовых форм вновь образуемых
организаций полностью исключают возможность их приватизации.
Кроме того, возможно в законодательстве
установить запрет на приватизацию существующих государственных (муниципальных)
медицинских учреждений в форме преобразования, т.е. предусмотреть возможность
реорганизации только в АУ и Г(М) АНО.
Во избежание вышеизложенных проблем и
опасений можно заключить, что условиями для проведения организационно-правовой
реформы учреждений здравоохранения, с учетом задачи реализации национальных
проектов, должны стать:
1) формирование нормативно-правовой базы,
касающейся перевода медицинских учреждений в разряд автономных учреждений и
взаимоотношений с такими учреждениями.
При этом в нормативных актах необходимо
предусмотреть:
– гарантии сохранения на определенный
период специфики и объемов деятельности автономного учреждения, а также
штатного состава работников реформируемого учреждения;
– комплекс мер по переобучению
высвобождаемых работников, их социально-бытовому обустройству;
– требования к занятию специалистом
должности руководителя исполнительного руководящего органа;
– защиту прав и интересов работников
преобразуемых учреждений. Возможным вариантом защиты прав работников может быть
установление моратория на сокращение численности работников преобразованного
юридического лица на определенный срок (или установление требования о
согласовании с собственником (учредителем) соответствующих изменений в штатной
структуре), обязательность распространения на работников вновь созданных
автономных учреждений и организаций гарантий, льгот и компенсаций,
установленных в настоящее время для работников учреждений бюджетной сферы.
Такие условия могут быть прописаны в решении о преобразовании, однако при
закреплении соответствующих положений следует учитывать, что мораторий не может
носить бессрочного характера, так как в таком случае будет нарушена свобода
хозяйственной деятельности юридического лица. Для защиты прав работников
создаваемых организаций целесообразно предусмотреть включение в состав
попечительского совета представителя от отраслевого профсоюзного органа.
Соответствующим законом или подзаконным
актом необходимо предусмотреть особый статус медицинских работников, по
аналогии со статусом госслужащих, военнослужащих и т.д.;
– необходимость согласования
назначения руководящих органов с соответствующим территориальным отраслевым
органом управления здравоохранением.
Следует отметить, что многим нормативным
правовым актам в сфере здравоохранения присущи такие недостатки, как:
недостаточное финансовое подкрепление, декларативность положений,
противоречивость отдельных норм, недостаточная ясность в вопросах распределения
полномочий между разными уровнями, и др. Очевидным является то, что требуется
своеобразная ревизия законодательства в области здравоохранения. Не последнюю
роль в этом играет постоянное развитие регулируемых нормативными правовыми
актами общественных отношений. Есть опасения, что идея этих законов будет
выхолощена законодателями. Выступления в прессе ряда депутатов дают для этого
основания. Поэтому тех, кто с надеждой ожидает этих законов, может разочаровать
попытка загнать новые организационно-правовые формы в русло нынешних бесправных
учреждений. Но даже принятие хороших законов не гарантирует эффективную работу
медицинских организаций, получивших новую организационно-правовую форму.
Возникнут многочисленные вопросы условий предоставления зданий, выделения
земли, финансирования выполнения целевых программ и других случаев прямого
бюджетного финансирования, предоставления льгот по коммунальным и арендным
платежам и т.д. Для решения этих проблем необходимо будет внести изменения в
целый ряд законов (прежде всего, в Гражданский и Бюджетный кодексы, в Закон «О
некоммерческих организациях»). Поэтому при разработке нового законопроекта
авторы должны учесть множество нюансов, в частности: увязать регламентацию
новой организационно-правовой формы (автономное учреждение) с гражданским и
бюджетным законодательством, в том числе определив природу вещного права на
имущество автономных учреждений и его отличие от права оперативного управления
и хозяйственного ведения; установить (хотя бы в общем виде) формы контроля
собственника за использованием имущества; определить четкие критерии
преобразования; решить ряд процедурных вопросов;
2) переоценка сложившихся отношений
государства и учреждений здравоохранения (бюджетных учреждений) в сфере их
финансирования. В первую очередь необходимо снять противоречия бюджетного и
гражданского законодательства. Кроме того, сам механизм финансирования
учреждений должен быть пересмотрен. Очевидно, что внесению ясности в
противоречивую ситуацию с финансированием учреждений мог бы способствовать
специальный закон о бюджетных учреждениях, в котором возможно было бы
предусмотреть комплексное решение проблем их функционирования и финансирования;
3) переход от сметного к
нормативно-целевому финансированию. Последнее представляет собой возмещение
государственным учреждениям расходов на оказание конкретных услуг конкретным
категориям потребителей по единым нормативам, устанавливаемым в
административном порядке[59].
Тем самым финансирование будет поставлено в зависимость от объема оказанных
учреждением услуг, а не от штата, расходов на эксплуатацию и закупку
материалов. В литературе также рассматривается несколько разновидностей
нормативно-целевого финансирования: оплата по нормативам за завершенное
лечение; оплата согласованных объемов медицинской помощи; оплата по нормативам
на число прикрепленных к учреждению граждан и др. Однако основная проблема
сводится к преодолению дублирования финансирования из бюджета и через систему
страхования;
4) для преобразования необходимо выполнить
следующие действия:
– со стороны автономного учреждения –
разработать стандарты оказания медицинской помощи; провести обучение
руководства и коллектива медучреждения для работы в новых условиях; привести
материально-техническую базу учреждения здравоохранения в соответствие с
современными требованиями в рамках реализации стратегии учреждения; провести
анализ финансово-экономического и кадрового положения медицинского учреждения;
сформировать бюджет учреждения; подготовить и заключить договоры с местными
органами власти (получение заказа на лечение населения), страховыми
медицинскими организациями и филиалами фонда обязательного медицинского
страхования, коммунальными службами, другими юридическими лицами, пациентами и
т.д.; разработать инвестиционную политику и др.;
– со стороны органов власти и органов
управления здравоохранением – разработать нормативно-правовую базу в данном
направлении; сформировать госзаказ на медицинское обслуживание; сформировать
бюджетную и налоговую политику по отношению к автономному учреждению;
разработать медико-социальные программы, в которых могли бы участвовать
автономные учреждения на конкурсной основе; разработать новые положения об
органах управления здравоохранением в связи с изменением статуса медучреждений;
провести в СМИ разъяснительную работу с населением относительно изменения
статуса медучреждений; разработать инвестиционную политику в здравоохранении;
заключить договоры с автономным учреждением и т.д.;
– со стороны фонда обязательного
медицинского страхования и страховой медицинской организации – разработать
стандарты оказания медицинской помощи; провести ревизию имеющихся
медико-экономических стандартов; заключить договоры с автономным учреждением;
разработать инвестиционную политику и т.д.;
– со стороны пациентов и их
родственников – осуществить выбор автономного учреждения и заключить с ним
договор; принять участие в деятельности учреждения (медико-социологические
опросы, инвестирование и др.);
– со стороны других юридических и
физических лиц – заключить договоры с автономным медицинским учреждением,
инвестировать средства в это учреждение[60];
5) совершенствование сложившегося порядка
обязательного медицинского страхования. Для этого необходимо: повышение ответственности
фондов обязательного медицинского страхования за результаты их деятельности, а
также обеспечение прозрачности финансирования учреждений здравоохранения.
Система страхования также должна быть подвергнута пересмотру в целях исключения
дублирования финансирования учреждений в сметно-страховой системе;
6) грамотное разграничение полномочий,
касающихся предоставления бесплатных для граждан медицинских услуг, между
уровнями государственной власти. Однако такое разграничение должно быть не
только верным с конституционной точки зрения, но и оправданным с точки зрения
финансовой обеспеченности, чтобы не допустить умаления права граждан на
медицинскую помощь;
7) Правительству РФ либо уполномоченному
на то органу государственной власти субъекта РФ следует нормативно установить
перечни учреждений, не подлежащих преобразованию.
Так, представляется, что преобразованию
могут быть подвергнуты не любые, а лишь те учреждения, которые соответствуют
следующим критериям.
Экономический критерии предполагает, что
преобразованы могут быть только те учреждения, которые имеют достаточно высокую
долю средств внебюджетных поступлений, то есть те, чьи доходы от платных услуг
и иных услуг вне рамок Программы государственных гарантий оказания гражданам
Российской Федерации бесплатной медицинской помощи существенно выше выделяемых
по смете.
Социальный критерий означает, что не могут
быть преобразованы те учреждения, чья деятельность является единственно
возможным инструментом обеспечения доступа граждан к отдельным видам медицинской
помощи (например, родовспоможение, высокотехнологичная медицинская помощь).
Географический критерий не допускает
преобразования тех медицинских учреждений, которые являются единственным
источником получения медицинских услуг для граждан, проживающих в
малонаселенных, труднодоступных и иных подобных местностях[61].
Чтобы достичь положительного результата и
одновременно избежать негативных последствий реформы, на первом этапе также
целесообразно отработать механизм создания автономных некоммерческих
организаций на базе хозрасчетных стоматологических учреждений либо создать
такие организации в нескольких регионах (пилотные проекты), с последующим
изучением и обобщением этого опыта. Кроме того, имеет смысл внимательно изучить
опыт работы некоммерческих организаций, уже созданных на базе бюджетных
учреждений, а также формы взаимодействия государственных учреждений и частных
организаций.
Более рациональным и менее трудоемким
представляется проведение реформ по предоставлению самостоятельности бюджетным
учреждениям путем сохранения организационно-правовых форм бюджетных учреждений
в нынешнем виде (государственные некоммерческие учреждения) и внесения
соответствующих изменений в действующие нормативные и правовые документы,
регламентирующие порядок финансово-хозяйственной деятельности этих учреждений,
с целью придания им большей хозяйственной самостоятельности.
Реализация этих предложений избавит
учредителей автономных организаций как от дополнительных организационных
расходов (смена вывески, документации, регистрационных сборов и т.п.), так и от
необходимости разработки новых нормативных документов и того же самого внесения
соответствующих изменений в действующие нормативные и правовые документы, с
целью регламентации вновь созданных учреждений и организаций и приведения их
деятельности в соответствие с законодательством.
Заключение
Анализ законодательного процесса
показывает, что формирование правовой базы здравоохранения на федеральном
уровне сильно отстает от потребностей субъектов Федерации и органов местного
самоуправления, что сдерживает развитие регионального законодательства.
Из Закона об охране здоровья граждан
следует, что к исключительному ведению Российской Федерации относится
координация деятельности органов государственной власти и управления,
хозяйствующих субъектов, субъектов государственной, муниципальной и частной
систем здравоохранения в области охраны здоровья граждан, охрана семьи,
материнства, отцовства и детства. Вместе с тем координация вопросов
здравоохранения, защита семьи, материнства, отцовства и детства, согласно
пункту «ж» ст. 72 Конституции РФ, отнесены к совместному ведению Российской
Федерации и субъектов Российской Федерации.
На федеральном уровне требуется
незамедлительное введение государственных минимальных социальных стандартов
технологий диагностики и лечения как основы планирования расходов на
здравоохранение; разработка нормативов минимальной бюджетной обеспеченности
расходов на здравоохранение на всех уровнях; создание системы национальных
счетов в здравоохранении для обеспечения контроля за использованием имеющихся
финансовых средств; отработка механизма финансового выравнивания условий
оказания медицинской помощи в рамках реализации территориальных программ
государственных гарантий в зависимости от состояния здоровья населения, уровня
социально-экономического развития регионов и ресурсной обеспеченности
здравоохранения.
Согласно статистическим показателям,
динамика социально-экономических показателей Красногорский район имеет ряд
положительных черт, что обусловлено прежде всего, близостью к Москве и
перенесением в город администрации Московской области.
На демографические процессы в
Красногорском районе основное влияние оказывает переход из группы
трудоспособного в группу старше трудоспособного возраста, то есть старение
населения.
Сохранение здоровья граждан является одной
из важнейших задач Красногорской Администрации в сфере социальной защиты
жителей района. Одним из основных направлений реализации государственной
политики в области здравоохранения является совершенствование организации
медицинской помощи населению.
Показатели заболеваемости по обращаемости
в амбулаторно-поликлинические учреждения за 2008 г. заметно ухудшились по
сравнению с показателями за 2007 г. по всем возрастным категориям. Особенно
значительное ухудшение произошло по показателей заболеваемости подростков.
Соотношение врачей к среднему медицинскому
персоналу – 1:2. Несмотря на почти постоянную величину
укомплектованности врачами и медицинским персоналом, дефицит кадров остается
одной из важных проблем. Коэффициент совместительства составляет 1,7 для врачей
и 1,8 для медицинских сестер.
В целом материально-техническая база
учреждений здравоохранения в районе находится на удовлетворительном уровне и по
показателям значительно лучше ситуации в области.
Реализация проекта развития системы
здравоохранения позволит решить следующие задачи:
1.
Создать современную технологичную
систему здравоохранения.
2.
Исправить критическую ситуацию с
обновлением оборудования и технических инструментов предприятий
здравоохранения. Осуществить постепенную замену устаревшей изношенной
медицинской техники на новые за счет доходной части предприятий
здравоохранения.
3.
Существенно улучшить медико-санитарную
ситуацию в городе.
4.
Повысить объем и качество оказанных
медицинских услуг.
5.
Освоить механизм и методы управления и
регулирования деятельности предприятий сферы здравоохранения со смешанным
капиталом.
6.
Снизить финансовую нагрузку на
муниципальный и региональный бюджет.
Реформирование системы здравоохранения
позволит гибко использовать современную медицинскую технику и содержит
социальную эффективность, выражающуюся в следующих направлениях:
-
снижение заболеваемости населения
города за счет оптимизации системы профилактики;
-
возобновление деятельности медицинских
учреждений, деятельность которых приостановлена;
-
увеличение рабочих мест за счет
увеличения количества и мощности медицинских учреждений;
-
формирование профессионального
медицинского коллектива, как основа для создания кадровой технологической и
технической базы монорельсового транспорта.
Общая сумма вложений – 98,29 млн. руб.
После 2011 года предприятия самостоятельно без дополнительных инвестиций будут
восстанавливать и обслуживать медицинскую технику и инструмент.
Список
использованной литературы
1. Конституция Российской Федерации от 12.12.1993 (в ред.
Закона РФ о поправке к Конституции РФ от 30.12.2008 №7-ФКЗ) // Российская
газета. №7, 21.01.2009.
2. Федеральный конституционный закон Российской Федерации от
17.12.1997 №2-ФКЗ «О правительстве Российской Федерации» (в ред. Федерального
закона от 30.12.2008 №8-ФКЗ) // Собрание законодательства РФ, 22.12.1997, №51,
ст. 5712.
3. Основы законодательства Российской Федерации об охране
здоровья граждан от 22.07.1993 №5487–1 (в ред. Федерального закона от
30.12.2008 №309-ФЗ) // Российские вести, №174, 09.09.1993.
4. Гражданский кодекс Российской Федерации (часть первая) от
30.11.1994 №51-ФЗ (в ред. Федерального закона от 30.12.2008 №315-ФЗ) //
Собрание законодательства РФ, 05.12.1994, №32, ст. 3301.
5. Бюджетный кодекс Российской Федерации от 31.07.1998 №145-ФЗ
(в ред. Федерального закона от 30.12.2008 №310-ФЗ) // Собрание законодательства
РФ, 03.08.1998, №31, ст. 3823.
6. ФЗ «О качестве и безопасности пищевых продуктов»
7. ФЗ «О медицинском страховании граждан в Российской
Федерации»
8. ФЗ «О санитарно-эпидемиологическом благополучии населения»
9. ФЗ «О лекарственных средствах»
10. Закон РФ «О донорстве крови и ее компонентов».
11. Постановление Правительства РФ от 15.05.2007 N 286 «О
Программе государственных гарантий оказания гражданам Российской Федерации
бесплатной медицинской помощи на 2008 год» // СЗ РФ. 2007. N 21. Ст. 2509.
12. Постановление Правительства Российской Федерации от
13.01.1996 №27 «Об утверждении правил предоставления платных медицинских услуг
населению медицинскими учреждениями» // Российская газета (Ведомственное приложение),
№22, 03.02.1996.
13. Постановление Правительства Российской Федерации от
0.06.2004 №321 «Об утверждении Положения о Министерстве здравоохранения и
социального развития Российской Федерации» (в ред. Постановления Правительства
Российской Федерации от 29.12.2008 №1059) // Российская газета, №144,
08.07.2004, №28, ст. 2898.
14. План подготовки первоочередных актов по реализации
приоритетных национальных проектов, решения по которым необходимо принять в
2005 году и в I квартале 2006 г., утвержденный распоряжением Правительства
Российской Федерации от 14 ноября 2005 г. N 1926-р // СЗ РФ. 2005. N 47. Ст.
4956.
15. Программа социально-экономического развития Российской
Федерации на среднесрочную перспективу (2006 – 2008 годы), утвержденная
распоряжением Правительства РФ от 19 января 2006 г. N 38-р // СЗ РФ. 2006. N 5.
Ст. 589.
16. Послание Президента РФ Федеральному Собранию РФ от 26 мая
2004 г. // РГ. 2004. 27 мая
17. Послание Президента РФ Федеральному Собранию РФ от 25
апреля 2005 г. // РГ. 2005. 26 апр.
18. Закон Московской области «О здравоохранении в Московской
области» от 11.11.2005 № 240/2005-ОЗ.
19. Министерство строительства Московской области. Распоряжение
от 21 июля 1999 г. N 149 «Об утверждении рабочего проекта на строительство
станции скорой медицинской помощи на 75 тыс. выездов в год в г. Красногорске Московской
области».
20. Административное право: Учебник / Под ред. Л.Л. Попова.
М.: Юристъ, 2004. С. 606.
21. Акопян А.С. Здравоохранение в рыночной России //
Общественные науки и современность. 2004. N 6. С. 56.
22. Алехин А.П. Административное право Российской
Федерации / А.П. Алехин, А.А. Кармолицкий, Ю.М. Козлов. М.:
ЗЕРЦАЛО, 2007. С. 128.
23. Бахрах Д.Н. Административное право России. Ч. 3 /
Д.Н. Бахрах и др. Екатеринбург: Диамант, 1997. С. 214.
24. Братановский С.Н. Административное право России.
М.: НОРМА, 2004. С. 25.
25. Братановский С.Н. Государственное управление
физической культурой и спортом. Саратов: Изд-во Сарат. ун-та, 2006. С. 13.
26. Братановский С.Н. Теория государства и права. М.:
Приор-издат, 2003.
27. Волкова Н.С. Модернизация здравоохранения и
совершенствование статуса его учреждений // Журнал российского права, 2006, №4.
28. Голухов Г.Н. Медико-производственный комплекс:
современное состояние и перспективы развития / Г.Н. Голухов, Н.А. Мешков,
Ю.В. Шиленко; Под ред. В.К. Леонтьева, В.З. Кучеренко. М.:
Алтус, 1998. С. 21.
29. Гражданское право: Учебник. Ч. I. Изд. 2-е / Под ред. А.П. Сергеева,
Ю.К. Толстого. М., 2007. С. 166.
30. Данные Красногорского территориального Управления
статистики
31. Ерохина Т.В. Государственное управление
здравоохранением в Российской Федерации. М., 2008.
32. Итоги работы администрации Красногорского муниципального
района в 2008 году. Отчет главы района Б.Е. Рассказова
20.02.2009.
33. Клименко А.В. Теория государства и права / А.В. Клименко,
В.В. Румынина. М.: Мастерство; Высшая школа, 2000.
34. Колесников А.В. Правовой статус исполнительных
органов местного самоуправления / Под ред. Н.М. Конина. Саратов: Изд-во
ГОУ ВПО «Саратовская государственная академия права», 2004. С. 81.
35. Конин Н.М. Административное право Российской
Федерации / Н.М. Конин, В.В. Журик, М.П. Петров; Под ред.
д.ю.н., проф. Н.М. Конина. М.: Норма, 2005. С. 306.
36. Конин Н.М., Журик В.В., Петров М.П. Административное
право Российской Федерации / Под ред. д-ра юрид. наук, проф. Н.М. Конина.
М.: Норма, 2005. С. 148.
37. Лисицын Ю.П. Социальная гигиена (медицина) и
организация здравоохранения / Под ред. Ю.П. Лисицына. М.: Приор-издат,
1999. С. 655.
38. Малько А.В. Теория государства и права в вопросах
и ответах. М.: Юристъ, 2002. С. 56 – 58.
39. Манохин В.М. Российское административное право / В.М. Манохин,
Ю.С. Адушкин, З.А. Багишаев. М.: Юристъ, 2006. С. 268 – 269.
40. Межотраслевые связи здравоохранения развитых
капиталистических стран. Ч. 1. Научный обзор. М., 1975. С. 8.
41. Никульникова О.В. Государственное управление
здравоохранением в России. Энгельс: Регион, 2006. С. 17.
42. Овсянко Д.М. Административное право / Под ред.
проф. Г.А. Туманова. М.: Приор-издат, 1999.
43. Предпринимательская деятельность учреждений
здравоохранения: правовые вопросы в документах последнего времени // Главный
врач. 2008. N 2.
44. Руководство по социальной гигиене и организации
здравоохранения / Под ред. Ю.П. Лисицына. Т. 1. М.: Медицина, 1987.
45. Селюков А.Д. Правовые аспекты финансового
обеспечения бюджетных учреждений // Право и образование. 2007. N 3.
46. Система муниципального образования: учебник для вузов / Под
ред. В.Б. Зотова. СПб: Лидер, 2005 г. С-245
47. Социальный менеджмент: Учебник / Под ред. Д.В. Валового.
М.: Бизнес-школа «Интел-Синтез» Академии труда и социальных отношений, 1999. С.
78.
48. Старилов Ю.Н. Административное право: В 2 ч. Ч.
2. Кн. 1: Субъекты. Органы управления. Государственная служба / Ю.Н. Старилов.
Воронеж, 2006. С. 117.
49. Стародубов В.И., Тихомиров А.В. Разграничение
общих и частных отношений органов управления здравоохранением с учреждениями
здравоохранения // Главврач. 2002. N 11. С. 18 – 23.
50. Стеценко С.Г. Платные медицинские услуги:
актуальные вопросы юридической регламентации // Медицинское право. 2008. N 1.
51. Тихомиров А.В. Здравоохранение: Правовые аспекты
// Здравоохранение Российской Федерации. 2004. N 2. С. 12.
52. Улюкаев А.В. Проблемы государственной бюджетной
политики. М., 2004. С. 36.
53. Шабайлов В.И. Управление здравоохранением в СССР.
М.: Юридическая литература, 1968.
54. Шевченко Ю.Л. Врач и государство, здравоохранение
и нравственность, медицина и право // Экономика здравоохранения. 1999. N 11–12.
С. 13 – 17, 20 – 25.
[1] Манохин
В.М. Российское административное право / В.М. Манохин, Ю.С. Адушкин, З.А.
Багишаев. М.: Юристъ, 2006. С. 268 - 269.
[2] Основы
законодательства Российской Федерации об охране здоровья граждан от 22.07.1993
№5487-1 (в ред. Федерального закона от 30.12.2008 №309-ФЗ) // Российские вести,
№174, 09.09.1993.
[3]
Конституция Российской Федерации от 12.12.1993 (в ред. Закона РФ о поправке к
Конституции РФ от 30.12.2008 №7-ФКЗ) // Российская газета. №7, 21.01.2009.
[4] Манохин
В.М. Российское административное право / В.М. Манохин, Ю.С. Адушкин, З.А.
Багишаев. М.: Юристъ, 2006. С. 268 - 269.
[5] Основы
законодательства Российской Федерации об охране здоровья граждан от 22 июля
1993 г. N 5487-1 (в ред. от 29.12.2006 N 258-ФЗ) // Ведомости СНД и ВС РФ.
1993. N 33. Ст. 1318.
[6] Постановление
Правительства РФ от 15.05.2007 N 286 "О Программе государственных гарантий
оказания гражданам Российской Федерации бесплатной медицинской помощи на 2008
год" // СЗ РФ. 2007. N 21. Ст. 2509.
[7] Межотраслевые
связи здравоохранения развитых капиталистических стран. Ч. 1. Научный обзор.
М., 1975. С. 8.
[8] ФЗ
"О качестве и безопасности пищевых продуктов", "О медицинском
страховании граждан в Российской Федерации", "О санитарно-эпидемиологическом
благополучии населения", "О лекарственных средствах", Закон РФ
"О донорстве крови и ее компонентов" и др.
[9] Клименко
А.В. Теория государства и права / А.В. Клименко, В.В. Румынина. М.: Мастерство;
Высшая школа, 2000. С. 28; Братановский С.Н. Теория государства и права. М.:
Приор-издат, 2003. С. 25; Малько А.В. Теория государства и права в вопросах и
ответах. М.: Юристъ, 2002. С. 56 - 58.
[10] Конин
Н.М. Административное право Российской Федерации / Н.М. Конин, В.В. Журик, М.П.
Петров; Под ред. д.ю.н., проф. Н.М. Конина. М.: Норма, 2005. С. 306.
[11] Руководство
по социальной гигиене и организации здравоохранения / Под ред. Ю.П. Лисицына.
Т. 1. М.: Медицина, 1987. С. 10; Шабайлов В.И. Управление здравоохранением в
СССР. М.: Юридическая литература, 1968. С. 12; Бахрах Д.Н. Административное
право России. Ч. 3 / Д.Н. Бахрах и др. Екатеринбург: Диамант, 1997. С. 214.
[12] Административное
право: Учебник / Под ред. Л.Л. Попова. М.: Юристъ, 2004. С. 606.
[13] Шевченко
Ю.Л. Врач и государство, здравоохранение и нравственность, медицина и право //
Экономика здравоохранения. 1999. N 11-12. С. 13 - 17, 20 - 25.
[14] Социальный
менеджмент: Учебник / Под ред. Д.В. Валового. М.: Бизнес-школа
"Интел-Синтез" Академии труда и социальных отношений, 1999. С. 78.
[15] Лисицын
Ю.П. Социальная гигиена (медицина) и организация здравоохранения / Под ред.
Ю.П. Лисицына. М.: Приор-издат, 1999. С. 655.
[16] Акопян
А.С. Здравоохранение в рыночной России // Общественные науки и современность.
2004. N 6. С. 56.
[17] Голухов
Г.Н. Медико-производственный комплекс: современное состояние и перспективы
развития / Г.Н. Голухов, Н.А. Мешков, Ю.В. Шиленко; Под ред. В.К. Леонтьева,
В.З. Кучеренко. М.: Алтус, 1998. С. 21.
[18] Стародубов
В.И., Тихомиров А.В. Разграничение общих и частных отношений органов управления
здравоохранением с учреждениями здравоохранения // Главврач. 2002. N 11. С. 18
- 23.
[19] Ерохина
Т.В. Государственное управление здравоохранением в Российской Федерации. М.,
2008.
[20] Программа
социально-экономического развития Российской Федерации на среднесрочную
перспективу (2006 - 2008 годы), утвержденная распоряжением Правительства РФ от
19 января 2006 г. N 38-р // СЗ РФ. 2006. N 5. Ст. 589.
[21]
Гражданский кодекс Российской Федерации (часть первая) от 30.11.1994 №51-ФЗ (в
ред. Федерального закона от 30.12.2008 №315-ФЗ) // Собрание законодательства
РФ, 05.12.1994, №32, ст. 3301.
[22]
Бюджетный кодекс Российской Федерации от 31.07.1998 №145-ФЗ (в ред.
Федерального закона от 30.12.2008 №310-ФЗ) // Собрание законодательства РФ,
03.08.1998, №31, ст. 3823.
[23] Гражданское
право: Учебник. Ч. I. Изд. 2-е / Под ред. А.П. Сергеева, Ю.К. Толстого. М., 2007.
С. 166.
[24] Предпринимательская
деятельность учреждений здравоохранения: правовые вопросы в документах
последнего времени // Главный врач. 2008. N 2.
[25]
Постановление Правительства Российской Федерации от 13.01.1996 №27 «Об
утверждении правил предоставления платных медицинских услуг населению
медицинскими учреждениями» // Российская газета (Ведомственное приложение),
№22, 03.02.1996.
[26] Селюков
А.Д. Правовые аспекты финансового обеспечения бюджетных учреждений // Право и
образование. 2007. N 3.
[27] Стеценко
С.Г. Платные медицинские услуги: актуальные вопросы юридической регламентации
// Медицинское право. 2008. N 1.
[28] Улюкаев
А.В. Проблемы государственной бюджетной политики. М., 2004. С. 36.
[29] Волкова
Н.С. Модернизация здравоохранения и совершенствование статуса его учреждений //
Журнал российского права, 2006, №4.
[30] Тихомиров
А.В. Здравоохранение: Правовые аспекты // Здравоохранение Российской Федерации.
2004. N 2. С. 12.
[31] Братановский
С.Н. Государственное управление физической культурой и спортом. Саратов: Изд-во
Сарат. ун-та, 2006. С. 13.
[32] Никульникова
О.В. Государственное управление здравоохранением в России. Энгельс: Регион, 2006.
С. 17.
[33] Овсянко
Д.М. Административное право / Под ред. проф. Г.А. Туманова. М.: Приор-издат,
1999. С. 61; Братановский С.Н. Административное право России. М.: НОРМА, 2004.
С. 25.
[34] Алехин
А.П. Административное право Российской Федерации / А.П. Алехин, А.А.
Кармолицкий, Ю.М. Козлов. М.: ЗЕРЦАЛО, 2007. С. 128.
[35] Колесников
А.В. Правовой статус исполнительных органов местного самоуправления / Под ред.
Н.М. Конина. Саратов: Изд-во ГОУ ВПО "Саратовская государственная академия
права", 2004. С. 81.
[36] Старилов
Ю.Н. Административное право: В 2 ч. Ч. 2. Кн. 1: Субъекты. Органы управления.
Государственная служба / Ю.Н. Старилов. Воронеж, 2006. С. 117.
[37] Конин
Н.М., Журик В.В., Петров М.П. Административное право Российской Федерации / Под
ред. д-ра юрид. наук, проф. Н.М. Конина. М.: Норма, 2005. С. 148.
[38]
Федеральный конституционный закон Российской Федерации от 17.12.1997 №2-ФКЗ «О
правительстве Российской Федерации» (в ред. Федерального закона от 30.12.2008
№8-ФКЗ) // Собрание законодательства РФ, 22.12.1997, №51, ст. 5712.
[39] Ерохина
Т.В. Государственное управление здравоохранением в Российской Федерации. М.,
2008.
[40]
Постановление Правительства Российской Федерации от 0.06.2004 №321 «Об утверждении
Положения о Министерстве здравоохранения и социального развития Российской
Федерации» (в ред. Постановления Правительства Российской Федерации от
29.12.2008 №1059) // Российская газета, №144, 08.07.2004, №28, ст. 2898.
[41] Данные
Красногорского территориального Управления статистики
[42]
ИТОГИ РАБОТЫ АДМИНИСТРАЦИИ
КРАСНОГОРСКОГО МУНИЦИПАЛЬНОГО РАЙОНА В 2007 ГОДУ. Отчет главы
района Б.Е. Рассказова 20.02.2008.
[43]
Основы законодательства Российской Федерации об
охране здоровья граждан» от 22 июня 1993 г. ФЗ № 5487-1.
[44]
Закон Московской области «О здравоохранении в Московской области» от 11.11.2005 № 240/2005-ОЗ.
[45] Система
муниципального образования: учебник для вузов / Под ред. В.Б.Зотова.
СПб.:Лидер, 2005 г. С-245
[46] Система
муниципального образования: учебник для вузов / Под ред. В.Б.Зотова.
СПб.:Лидер, 2005 г. С-155
[47] МИНИСТЕРСТВО СТРОИТЕЛЬСТВА МОСКОВСКОЙ ОБЛАСТИ. Распоряжение от 21 июля 1999 г. N 149 «Об утверждении рабочего проекта на строительство станции скорой медицинской помощи на 75 тыс. выездов в год в г. Красногорске Московской области».
[48] Послание
Президента РФ Федеральному Собранию РФ от 26 мая 2004 г.; Послание Президента
РФ Федеральному Собранию РФ от 25 апреля 2005 г.; Послание Президента РФ
Федеральному Собранию РФ от 10 мая 2006 г. // РГ. 2004. 27 мая; 2005. 26 апр.;
2006. 11 мая.
[49] План
подготовки первоочередных актов по реализации приоритетных национальных
проектов, решения по которым необходимо принять в 2005 году и в I квартале 2006
г., утвержденный распоряжением Правительства Российской Федерации от 14 ноября
2005 г. N 1926-р // СЗ РФ. 2005. N 47. Ст. 4956.
[50] Программа
социально-экономического развития Российской Федерации на среднесрочную
перспективу (2006 - 2008 годы), утвержденная распоряжением Правительства РФ от
19 января 2006 г. N 38-р // СЗ РФ. 2006. N 5. Ст. 589.
[51] Приказ
Министерства здравоохранения и социального развития РФ от 7 октября 2005 г. N
627 "Об утверждении Единой номенклатуры государственных и муниципальных
учреждений здравоохранения" // Бюллетень нормативных актов федеральных
органов исполнительной власти. 2005. N 42.
[52] Волкова
Н.С. Модернизация здравоохранения и совершенствование статуса его учреждений //
Журнал российского права. 2006. N 4. С. 19
[53] Акопян
А.С. Здравоохранение в рыночной России // Общественные науки и современность.
2004. N 6. С. 56.
[54]
Экспертная оценка
[55]
Экспертная оценка
[56] Сенченко
А.Ю., Калмыков А.А., Артюхов И.П. К вопросу о преобразовании учреждения
здравоохранения в медицинскую автономную некоммерческую организацию //
Здравоохранение Российской Федерации. 2006. N 2. С. 30 - 31.
[57] Распоряжение
Правительства РФ от 19 января 2006 г. N 38-р "О Программе социально-экономического
развития Российской Федерации на среднесрочную перспективу (2006 - 2008
годы)" // СЗ РФ. 2006. N 5. Ст. 589.
[58] Федеральный
закон от 3 ноября 2006 г. N 174-ФЗ "Об автономных учреждениях" // СЗ
РФ. 2006. N 45. Ст. 4626.
[59] Улюкаев
А.В. Проблемы государственной бюджетной политики. М.: Юристъ, 2004. С. 36.
[60] Сенченко
А.Ю., Калмыков А.А., Артюхов И.П. К вопросу о преобразовании учреждения
здравоохранения в медицинскую автономную некоммерческую организацию //
Здравоохранение Российской Федерации. 2006. N 2. С. 30 - 31.
[61] Волкова
Н.С. Модернизация здравоохранения и совершенствование статуса его учреждений //
Журнал российского права. 2006. N 4. С. 20.