Реферат: Возбудитель вируса бешенства
Министерство
Здравоохранения Украины
Национальный
Фармацевтический Университет
КАФЕДРА
МИКРОБИОЛОГИИ, ВИРУСОЛОГИИ, ИММУНОЛОГИИ
Реферат
Тема:
«Возбудитель вируса бешенства»
Выполнила
студентка 4 к 2 гр ЛД
Скорик З.Л.
Харьков 2010
Введение
http://www.tiensmed.ru/news/beshenstvos1.htmlДомашние животные – милые существа, которые приносят радость
не только детям, но и взрослым. Все мы их очень любим, и, кажется, знаем о них
все. Однако не всегда все так просто как кажется на первый взгляд. Животные
бывают разными. Одни – мурлычут и ласкаются, другие же – готовы искусать и
зацарапать тебя до полусмерти. Насколько уверены Вы в Вашем любимом домашнем
питомце? Сколько голодных собак Вы каждый день видите на улице? Уверены ли Вы в
том, что в один прекрасный день они не искусают Вас? Наверняка ни один из Вас
не сможет дать положительного ответа на все вышеперечисленные вопросы. А
известно ли Вам, что укус бешеной собаки – это прямой путь к Вашей погибели?
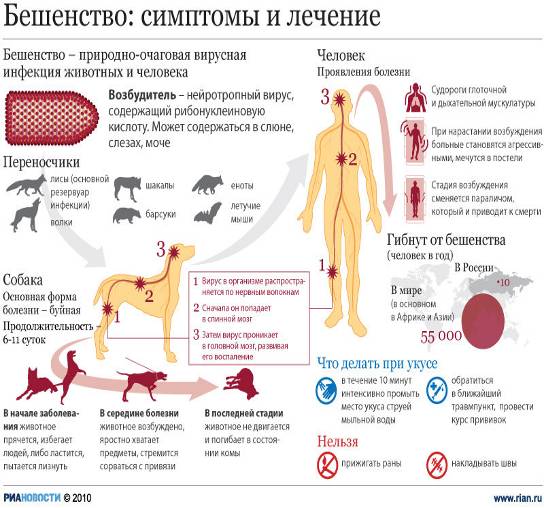
Бешенство(rabies)- острая инфекция из группы зоонозов, вызываемая
вирусами из семейства рабдовирусов и протекающее с тяжелым поражением нервной
системы и заканчивающееся, как правило, смертельным исходом.
История
Еще Аристотель обращал
внимание на распространение бешенства среди собак. Цельс в I в. н.э. указывал
на частые заболевания собак и других животных. Он заметил и другие факты:
заболевания бешенством людей, возможность передачи болезни со слюной животного
в момент укуса. В 1271 году описана крупная эпизоотия бешенства среди собак и
волков в Германии, в 1500 году в Бельгии и Испании. В 1590 году Отмечена
эпизоотия бешенства среди волков.
Изучение бешенства в 19
веке тесно связано с достижениями Пастера, Мечникова, Гамалеи. В 1885 г. Л.
Пастер получил и с успехом использовал вакцину для спасения людей, укушенных
бешеными животными. Вирусная природа болезни доказана в 1903 г. П. Ремленже,
который произвел фильтрование заразного материала через бактериальные фильтры.
XIX
Таксономия
Возбудитель бешенства
РНК-содержащий вирус Neuroryctes rabid относится к
группе миксовирусов рода Lyssavirus семейства Rhabdoviridae.
Морфология
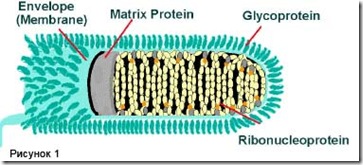
Вирион бешенства в
препаратах инфицированного мозга и культур ткани под электронным микроскопом
имеет пулевидную форму с одним плоским и одним закругленным концом. Имеет
спиральный нуклеокапсид, окруженный белково-липидной оболочкой с поверхностными
выступами. Диаметр вириона 75-80 нм, длина 180 нм. Геном – однонитчатая РНК с
молекулярной массой 3,5-4,6 106. Вирионы содержат 5 структурных белков и
РНК-зависимую полимеразу. В поперечных срезах вириона бешенства виден
центральный стержень, окруженный плотной оболочкой. Для морфогенеза вируса
бешенства характерно первоначальное формирование матрикса; филаментозной
субстании в цитоплазме инфицированных клеток. В последующем из матрикса
образуется нуклеокапсид вириона.
Виды бешенства
Существование вируса
бешенства за счет различных животных и на различных территориях привело к
тому, что он оказался неоднороден: у отдельных представителей имеются различия
по вирулентности, по характеру вызываемого инфекционного процесса и
патологоанатомических изменений. В антигенном отношении популяция вируса более или
менее однотипна, хотя некоторые различия у разных вирусов теперь обнаружены. В
частности, оказалось, что пастеровский вакцинный фиксированный штамм (PV-11) по
антигенной структуре полноценнее, универсальнее многих выделяемых сейчас от
человека и животных.
Различают следующие варианты
вируса бешенства:
Типичный (уличный)
вирус бешенства, в
популяции которого обнаружены в свою очередь определенные различия. В
частности, лисьи штаммы отличаются по патогенности. Патологоанатомические
изменения в мозгу при бешенстве, которое вызывается укусом лисицы, отличаются
тем, что тельца Бабеша—Негри встречаются существенно реже, изменения в ЦНС
носят более диффузный характер в виде очень мелких бесструктурных
плазматических включений.
Вирус африканского
собачьего бешенства.
Этот вирус слабопатогенен для лабораторных животных. Заболевания людей,
вызванные этим вирусом, или не встречаются вовсе, или они чрезвычайно редки.
Вирус дикования — болезни собак и песцов в северных
тундровых районах. Человек болеет очень редко — описано заболевание одной
девочки на Аляске. Имеются наблюдения о развитии в результате лабораторного
заражения медленной нейроинфекции, закончившейся смертью.
Вирус американского
бешенства летучих мышей — наиболее существенно отличающийся от основного вируса типичного
бешенства. Среди вирусов, выделяемых от летучих мышей, встречается несколько
разновидностей.
По современным
представлениям все названные вирусы относятся к одному виду — вирусу Neuroryetes.
Известен еще один вариант
вируса бешенства - фиксированный, полученный Пастером при адаптации уличного
вируса в организме кролика в измененных условиях заражения. Вирус бешенства
патогенен для человека и всех видов теплокровных животных, а также птиц, но
степень восприимчивости к вирусу бешенства у разных видов животных
различна. Согласно экспериментальным данным наибольшей чувствительностью к
вирусу бешенства обладают лисицы, среди лабораторных животных – сирийский
хомяк. Фиксированный вирус не выделяется со
слюной и не может быть передан во время укуса. Механизм вирусной персистенции в клеточных культурах связывается с
образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит
путем адсорбционного эндоцитоза - вирионы выявляются в виде включений,
окруженных мембраной, адсорбированных на микротрубочках и в составе лизосом.
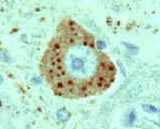
Нейрон, инфицированный
вирусом бешенства. Видны вирусы в цитоплазме нейрона
Штаммы вируса бешенства
циркулирующие в различных географических зонах мира, обладают рядом общих
биологических и антигенных характеристик (вариабельность инкубационного
периода, поражения пи переферическом введении ЦНС, выделением вируса со слюной,
тождественной антигенной структурой.) Наряду с этим установлено существование естественных
биовариантов вируса бешенства. Биоварианты вируса бешенства различаются по
степени патогенности при внемозговом заражении, распределению в органах
зараженных животных, способности формировать включения. Вирусы подобные
возбудителю бешенства, имеют частичное антигенное с ним родство, а также
сходный тип репродукции, но отличаются по комплексу биологических
характеристик.
Химический состав
Очистка и концентрация
культурального вируса позволили изучить химическую структуру и биологическую
активность субвирусных компонентов. В состав вириона бешенства входят: РНК(1%),
белки(72%), липиды(24%), углеводы(1%). Белки вириона бешенства представлены 4
высокомолекулярными и 1 низкомолекулярным полипептидами. Нуклеокапсид вириона содержит
96% белка, представляет собой однонитчатую правовращающуюся спираль РНК длиной
1 мкм и наружным диаметром 15-16 нм, окруженную оболочкой. Состоящей из
гликопротеина и глюколипидов. Нуклеокапсид вириона бешенства обладает
константой седиминтации 200S,
плавучей плотностью 1,32 г/см3, молекулярным весом 1,5 × 108 дальтонов
и константу седиментации 45S.
Свойства
Вирус бешенства обладает
антигенным, имунногенными и гемагглютинирующим свойствами, однако биологическая
и антигенная активность различных субвирусных структур неодинакова. Белки
оболочки обладают выраженной иммуногенной активностью, в то время как белки
«ядра» вириона мало иммуногены. Гликопротеин оболочки вириона обладает
гемагглютинирующей активностью. Очищенная вирусная РНК, нуклеокапсид и вирусные
компоненты «ядра» вириона не инфекциозны, что может быть связано с отсутствием
в их составе гликопротеина оболочки, необходимого для адсорбции вируса на
поверхности клетки. В составе вириона бешенства обнаружены собственные
ферментные системы: протеинкиназа, ДНК-полимераза.
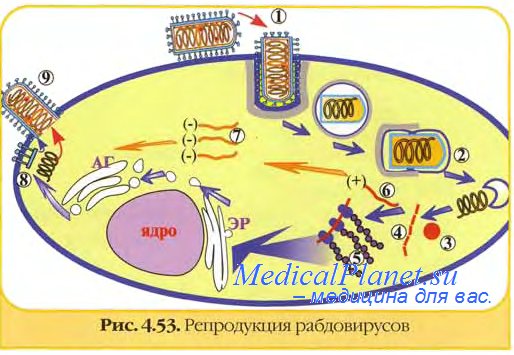
Синтез вириона происходит
как в веществе матрикса, так и в окружающих его интрацитоплазматических
мембранах. В цитоплазме нейронов зрелые вирионы освобождаются путем почкования
от поверхности филаментозного матрикса. В культуре клеток зрелые вирионы отпочковываются
от клеточной поверхности. Размножение вируса вызывает в аммоновом роге
головного мозга и среднем мозге поражение сосудов с образованием в цитоплазме
нейронов специфических включений – телец Бабеша-Негри. Выделяется со слюной.
Размножение вируса
бешенства in vivo и in vitro, сопровождается фрмированием
специфических включений – телец Бабеша-Негри. Тельца Бабеша-Негри размером 0,5-25
мкм расположены в цитоплазме нейронов, имеют округлую, овальную, реже
веретенообразную форму, базофильную внутреннюю структуру, окрашивающуюся
кислыми красителями в рубиновый цвет. При цитохимическом исследовании телец
установлено, что они содержат РНК. Электронномикроскопическое исследование
телец выявило, что их эозинофильная основа соответствует специфическому филаментозному
матриксу инфицированных клеток, а внутренние базофильные структуры состоят из
вирусных нуклеокапсидов, связанных с компонентами клеток. Степень формирования
телец Бабеша-Негри при заражении различных штаммов вируса бешенства
определяется численностью локальных очагов вирусного синтеза в цитоплазме
инфицированных клеток .
Резистентность
Устойчивость вируса
бешенства невелика. Некоторые детергенты вызывают распад вирионов. Вирус
устойчив к фенолу, антибиотикам. Разрушается кислотами, щелочами, нагреванием
(при 56°С инактивируется в течение 15 мин, при кипячении - за 2 мин.
Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к
высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1-2%), карболовой
кислотой (3-5%), хлорамином (2-3%). Вирус хорошо сохраняется лишь при низкой
температуре и после вакуумного высушивания и в замороженном состоянии.
Эпидемиология
Бешенство типичный
зооноз, от человека к человеку вирус передается крайне редко. Источником
заражения являются инфицированные животные (лисы, волки, собаки, кошки, летучие
мыши, грызуны, лошади, мелкий и крупный рогатый скот). Заражение человека
происходит при укусе или ослюнении животным поврежденной кожи или слизистой
оболочки. Вирус выделяется во внешнюю среду со слюной инфицированного животного
или человека. Описаны случаи заболевания людей в результате укусов внешне
здоровым животным, продолжающим оставаться таковым в течение длительного
времени. В последние годы доказано, что помимо контактного возможны аэрогенный,
алиментарный и трансплацентарный пути передачи вируса. Не исключается передача
вируса от человека к человеку. Описаны несколько случаев заражения людей в
результате операции по пересадке роговой оболочки глаза.Различают эпизоотии
бешенства природного и городского типов. Естественными являются природные
эпизоотии бешенства, поддерживаемые дикими плотоядными животными из семейства
собачьих, кошачьих и рукокрылых. В городских очагах источником бешенства
являются домашние животные.
Заразными считаются
животные за 3-10 дней до появления признаков болезни и далее в течение всего
периода заболевания. Часто больных бешенством животных можно отличить по обильному
слюно-и слезотечению, а также при наблюдении признаков водобоязни. Заражение
человека происходит при укусе «бешеным» животным
Анализ заболевания
показывает, что 53,5% заболевших бешенством в нашей стране вовремя не
обратились за медпомощью и не получили антирабические прививки. Локализация
укуса имеет решающее значение в частоте заболеваемости. Среди заболевших 67%
были укушены в верхние конечности, 12% в нижние, 1,9% в туловище.
В настоящее время
вызывает опасения серьезный рост заболеваемости бешенством среди животных и
людей. возрастает количество безнадзорных собак и кошек и неудовлетворительно
осуществляется их отлов и изоляция. До сих пор не приняты правовые акты,
регламентирующие правила содержания домашних животных. Только за 2009 число
тех, кто пострадал от животных с диагнозом бешенство, составило более шести
тысяч человек.
Патологическая
анатомия
У людей погибших от
бешенства, выявляется отек и набухание головного и спинного мозга с выраженной
гиперемией, сопровождающейся петихиальными кровоизливаниями. Однако
воспалительные процессы в тканях мозга часто являются ограниченными.
Микроскопически воспалительный
процесс обнаруживают в тройничных нервах, гассеровых узлах, межпозвоночных и
верхних шейных симпатических ганглиях и в сером веществе головного мозга. В
периферических нервах отмечают лимфоидные и моноцитарные инфильтраты,
локализующиеся около расширенных сосудов. Вокруг гибнущих или распавшихся
ганглиозных клеток возникает гиперплазия олигодендроглиальных элементов, в
результате чего образуются так называемые узелки бешенства. Они, однако, не
являются специфичными для бешенства, так как для бешенства так как встречаются
и при других заболеваниях(энцефалит)
Характерными для
бешенства считают появление цитоплазматических включений-телец Бабеша-Негри,
которые чаще всего обнаруживаются в клетках гипокампа и в грушевидных
нейроцитах мозжечка.
Во внутренних органах
особых изменений не возникает. Слюнные железы иногда увеличиваются. В них
обнаруживаются периваскулярные инфильтраты. Отмечается полнокровие и некоторая
раздутость легких. Селезенка не увеличена.
Патогенез
Вирус бешенства попадает
в организм человека при укусе либо ослюнении бешеным животным через рану или
микроповреждения кожи, реже слизистой оболочки. Далее вирус бешенства
распространяется по нервным стволам центростремительно, достигает центральной
нервной системы, а затем опять-таки по ходу нервных стволов центробежно
направляется на периферию, поражая практически всю нервную систему. Таким же
периневральным путем вирус попадает в слюнные железы, выделяясь со слюной
больного.
Нейрогенное
распространение вируса доказывается опытами с перевязкой нервных стволов,
которая предупреждает развитие болезни. Тем же методом доказывается
центробежное распространение вируса во второй фазе болезни. Скорость
распространения вируса по нервным стволам составляет около 3 мм/ч.
Одна из гипотез объясняет
распространение вируса бешенства по аксоплазме периферических нервов к ЦНС
влиянием электромагнитного поля организма на отрицательно заряженные вирионы
[Аnnаl N., 1984]. В опытах на мышах удается достичь лечебного эффекта,
подвергая животных воздействию электрического поля, создающегося путем фиксации
отрицательного электрода на голове, а положительного - на лапке. При обратном
расположении электродов наблюдается стимуляция инфекции.
Нельзя отрицать также
роль гематогенного и лимфогенного пути распространения вируса в организме.
Интересно, что последовательность аминокислот гликопротеида вируса бешенства
аналогична с нейротоксином змеиного яда, избирательно связывающимся с
ацетилхолиновыми рецепторами. Возможно, этим обусловливается нейтротропность
вируса бешенства, а связыванием его со специфическими нейротрансмиттерными
рецепторами или другими молекулами нейронов объясняется развитие аутоиммунных
реакций и селективное поражение некоторых групп нейронов.
Размножаясь в нервной
ткани (головной и спинной мозг, симпатические ганглии, нервные узлы
надпочечников и слюнных желез), вирус вызывает в ней характерные изменения
(отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток).
Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном
бугре, подбугорной области, в черном веществе, ядрах черепных нервов, в среднем
мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения
имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг
участков пораженных клеток появляются лимфоцитарные инфильтраты (рабические
узелки). В цитоплазме клеток пораженного мозга (чаще в нейронах аммонова рога)
образуются оксифильные включения (тельца Бабеша-Негри), представляющие собой
места продукции и накопления вирионов бешенства.
Клиническая картина
Инкубационный
период (период от укуса до начала заболевания) в среднем составляет 30-50 дней,
хотя может длится 10-90 дней, в редких случаях — более 1 года. Причем чем
дальше место укуса от головы, тем больше инкубационный период. Во время
инкубационного периода самочувствие у укушенных не страдает. Особую опасность
представляют собой укусы в голову и руки. Дольше всего длится инкубационный
период при укусе ноги. Выделяют 3 стадии болезни: I — начальную, II —
возбуждения, III — паралитическую.
Первая стадия
начинается с общего недомогания, головной боли, небольшого повышения
температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле,
сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные
ощущения — жжение, покраснение, тянущие боли, зуд, повышенная чувствительность.
Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый
страх, тоска, тревога, депрессия, реже — повышенная раздражительность.
Характерны также бессонница, кошмары, обонятельные и зрительные галлюцинации.
Через 1-3 дня
у больного бешенством наступает вторая стадия — возбуждения. Появляется
беспокойство, тревога, и, самое характерное для этой стадии, приступы
водобоязни. При попытке питья, а вскоре даже при виде и звуке льющейся воды,
появляется чувство ужаса и спазмы мышц глотки и гортани. Дыхание становиться
шумным, сопровождается болью и судорогами. На этой стадии заболевания человек
становится раздражительным, возбудимым, очень агрессивным, «бешеным». Во время
приступов больные кричат и мечутся, могут ломать мебель, проявляя
нечеловеческую силу, кидаться на людей. Отмечается повышенное пото— и слюноотделение,
больному сложно проглотить слюну и он постоянно ее сплевывает. Этот период
обычно длится 2-3 дня.
Далее
наступает третья стадия заболевания, для начала которой характерно успокоение —
исчезает страх, приступы водобоязни, возникает надежда на выздоровление. После
этого повышается температура тела свыше 40-42°С, наступает паралич конечностей,
нарушения сознания, судороги. Смерть наступает от паралича дыхания или
остановки сердца. Таким образом, продолжительность заболевания редко превышает
неделю.
Иногда заболевание без
предвестников сразу начинается со стадии возбуждения или появления параличей. У
детей бешенство характеризуется более коротким инкубационным периодом. Приступы
гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется
депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить
через сутки после начала болезни. В качестве вариантов течения выделяют
бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые
формы болезни.
Прогноз
Неблагоприятный. Имеется
лишь несколько случаев выздоровления.
Лабораторная
диагностика
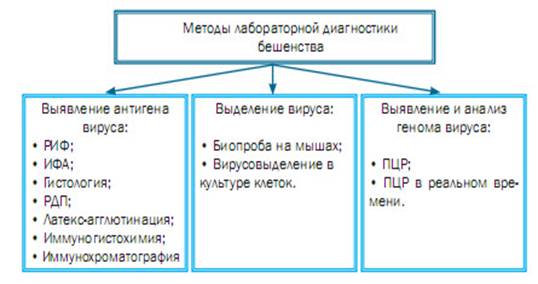
1.
Вирусоскопический
метод. Обнаружение
телец Бабеша-Негри в клетках аммониевого рога (используется для посмертной
диагностики).
2.
Вирусологический
метод. Выделение
вируса из слюны больных, взвеси мозговой ткани или подчелюстных слюнных желез
умерших путем заражения мышей (интрацеребрально) или хомяков (внутрибрюшинно),
а также в культуре тканей.
3.
Иммунофлуоресцентный
метод. Исследуют
срезы мозговой ткани, обработанные специфической люминесцирующей сывороткой, с
целью обнаружения АГ вируса бешенства. Реакция иммунофлюоресценции, несмотря на
то, что применяется уже более 50 лет, остается золотым стандартом в диагностике
бешенства, так как обладает рядом достоинств: высокая чувствительность и
специфичность; быстрота выполнения (2-3 часа) и относительная дешевизна. Но
существуют и недостатки: отсутствие инструментального учета; субъективность
оценки результатов, в связи с чем необходимо профессиональное обучение и
приобретение опыта работы.
Лечение
В конце XIX века (1881
г.), работая в области иммунологии, Луи Пастер получил вакцину бешенства. В 1885
г. Л. Пастер впервые применил вакцину на мальчике, укушенном собакой, известен
случай и российских крестьян, которые явились к нему в лабораторию из царской
России во Францию.
Эффективных
методов лечения пока нет. Применяют симптоматическое лечение, имеющего целью
защитить больного от внешних раздражителей, поддержать водный баланс. Двигательное возбуждение снимают успокаивающими (седативными)
средствами, судороги устраняют курареподобными препаратами. Дыхательные
расстройства компенсируют посредством трахеотомии и подключения больного к
аппарату искусственного дыхания.
Больного
помещают в отдельную палату, максимально ограждают от различных раздражителей(шум,
свет, пыль, движения воздуха, яркий свет). За больными устанавливается
постоянное наблюдение.
В 2005 году
появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла
выздороветь после заражения вирусом бешенства без вакцинации, когда лечение
было начато уже после появления клинических симптомов.http://ru.wikipedia.org/wiki/%D0%91%D0%B5%D1%88%D0%B5%D0%BD%D1%81%D1%82%D0%B2%D0%BE
- cite_note-7 При лечении Гис
была введена в искусственную кому, и затем ей были введены препараты,
стимулирующие иммунную активность организма. Метод базировался на
предположении, что вирус бешенства не вызывает необратимых поражений центральной
нервной системы, а вызывает лишь временное расстройство её функций, и, таким
образом, если временно «отключить» большую часть функций мозга, то организм
постепенно сможет выработать достаточное количество антител, чтобы победить
вирус. После недели нахождения в коме и последующего лечения Гис через
несколько месяцев была выписана из больницы без признаков поражения вирусом
бешенства.[9]
Тем не менее,
все последующие попытки использовать тот же метод на других пациентах не
привели к успеху. Среди медиков до сих пор не прекращаются дискуссии о том,
почему выздоровела Джина Гис. Некоторые указывают на то, что она могла быть
заражена сильно ослабленной формой вируса или имела необычайно сильный иммунный
ответ.
Третьим в
мире подтверждённым случаем, когда человеку удалось выздороветь от бешенства
без использования вакцины, является факт излечения 15-летнего подростка,
госпитализированного с симптомами бешенства в Бразилии.http://ru.wikipedia.org/wiki/%D0%91%D0%B5%D1%88%D0%B5%D0%BD%D1%81%D1%82%D0%B2%D0%BE
- cite_note-medportal.ru-3
Подросток, имя
которого не раскрывается, заразился бешенством в результате укуса летучей мыши
в бразильском штате Пернамбуко. По неизвестным причинам мальчику не проводилась
вакцинация, позволяющая избежать развития заболевания. В октябре у ребёнка
появились симптомы поражения нервной системы, характерные для бешенства, и он
был госпитализирован в Университетскую больницу Освальдо Круза (Osvaldo Cruz
University Hospital) в Ресифе, столице штата Пернамбуко (Бразилия). Для лечения
мальчика врачи использовали комбинацию противовирусных препаратов, седативных
средств и инъекционных анестетиков. По словам лечащих врачей, спустя месяц
после начала лечения в крови мальчика вирус отсутствовал. Ребёнок пошёл на
поправку.
Профилактика
Госпитализация. Обязательна.
Изоляция контактных. Не
производится. За укусившими животными устанавливается наблюдение в течение 10
дней. Бешеных и подозрительных на бешенство животных уничтожают и направляют их
головной мозг для лабораторного исследования.
Неспецифическая
профилактика
Предупреждение
бродяжничества собак и кошек, профилактическая иммунизация домашних животных,
тщательная первичная обработка укушенных ран.
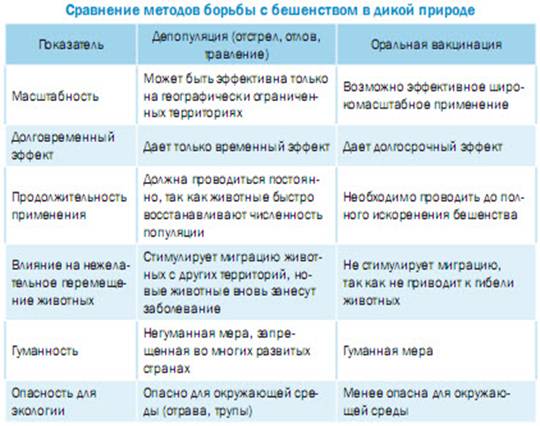
Для успешной борьбы с
бешенством диких животных необходимо "изъятие" восприимчивых животных
из популяции. Это можно осуществить путем контроля популяции животных и путем
оральной иммунизации. Сравнение этих двух методов представлено в таблице:
Людям, укушенным бешеными
или неизвестными животными, местную обработку раны необходимо проводить
немедленно или как можно раньше после укуса или повреждения; рану обильно
промывают водой с мылом (или детергентом) и обрабатывают 40-70 градусным
спиртом или настойкой йода, при наличии показаний вводят антирабический
иммуноглобулин вглубь раны и в мягкие ткани вокруг неё.
Специфическая
профилактика
1.
Сухие
антирабические вакцины типа Ферми и КАВ применяют для активной иммунизации по условным и безусловным
показаниям. Показания к проведению прививок, доза вакцины и длительность курса
иммунизации определяются врачами, получившими специальную подготовку.
2.
Антирабический
иммуноглобулин из сыворотки лошади применяют с целью создания немедленного пассивного
иммунитета.
Вакцины,
используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются
в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни. Если за
укусившим животным удалось установить наблюдение, и в течение 10 суток после
укуса оно осталось здоровым, то дальнейшие инъекции прекращают. Во время
вакцинации и в течение 6 месяцев после последней прививки запрещено
употребление алкоголя. В период вакцинации также необходимо ограничить
употребление в пищу продуктов, способных вызвать у пациента аллергическую
реакцию.